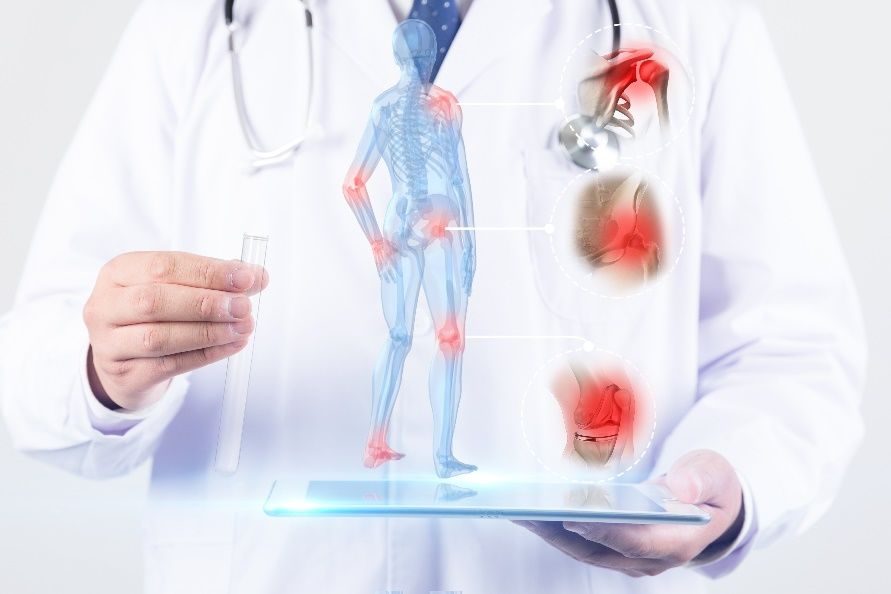
類風濕關節炎(rheumatoid arthritis, RA)一種常見慢性炎性關節病。針對美國明尼蘇達州的Olmsted縣的當地人研究證實,成人女性的終生罹患RA的風險是3.6%(即28個女性中有1個),成年男性則是1.7%(59個裡有1個)。而中國的患病率要偏低。同樣採用美國風濕病學會(American College of Rheumatology ,ACR)1987年分類標準,美國白人約1%;而中國則是0.2%到0.66%。
圖1,類風濕關節炎示意圖
《2018中國類風濕關節炎診療指南》指出:「中國大陸地區發病率為 0.42%」。不過,這並非沒有爭議。
首先,該數據其實是指「患病率」(Prevalence rate)而非「發病率」(Incidence of a disease)。因為看原報告即可知道,原始報告是橫斷面的「患病情況」調查數據(Prevalence rate)。而不是「新發病率」數據(Incidence of a disease)。我們一直來沒有RA的「年度發病率」數據。中國醫學界總是混淆「發病率」與「患病率」,而這並不是一個好現象。
其次,該數據是針對多個原始調查數據的加權合併後的結論。但是,多個原始調查數據卻是採用多個不同的「類風濕關節炎分類標準」下的調研結論。當調研的「類風濕關節炎分類標準」不統一,這數據豈能加權合併?最搞笑的是,其中一個被納入的研究報告居然對「類風濕關節炎分類標準」都沒有做出說明。
這不能完全怪作者,以高標準嚴要求來看,作者能用的調研數據很有限。所以,中國RA的流行情況只能這樣糊裡糊塗的討論。至於前文提到的「終生患病風險」數據(the lifetime risk of RA),我們中國則完全沒有。
RA的流行調研很重要。來自美國的研究證實,人群的RA發病率(incidence of a disease)存在隨時代變化而波動的現象。該現象其實提示:在基因外,環境因素也影響著類風濕關節炎的發生。

圖2,美國明尼蘇達州的羅切斯特地區不同年代的RA發病率
隨著時代發展,RA治療從過去的「緩解疼痛」走向了「關節保護」。因為發現甲氨蝶呤為代表的慢作用抗風濕病藥物對RA患者有較好的關節保護效果。但,其關節保護效果最大化的前提是「儘早診斷」。但,美國風濕病學會1987年「類風濕關節炎分類標準」不利於RA患者的早期診斷。
為什麼1987年「類風濕關節炎分類標準」不利於RA患者的早期診斷?
在當年,為利於RA臨床研究而建立了1987年「類風濕關節炎分類標準」。畢竟沒有臨床研究的RA納入標準,則RA研究缺乏可比性。而當時主要目的是將RA病人跟其他風濕病病人區分。
於是美國多個風濕病專家挑選了他們自己認為的「類風濕關節炎」病人共262個人,同時選擇他們認為的不是類風濕關節炎的262個「非類風濕關節炎」的「風濕科其他病人」。然後他們做對比,從而選出了7個要點來區分兩者。

圖3,1987年RA分類標準
由此可以發現,該標準其實是為臨床研究而確立的分類標準。但為臨床研究而確立的「分類標準」被很多醫生誤解為「RA的臨床診斷標準」。於是就出現普通醫生跟風濕病專家的巨大診斷差異。畢竟,用《凱利風濕病學》第7版討論「標準」時的話:沒有一個風濕病專家根據分類標準來診斷風濕病。風濕病專家會考慮:當患者病情不能用其他疾病解釋、而只能用RA來解釋時,則可以診斷RA。
為什麼會風濕病專家們制定了標準,但自己卻不遵循標準呢?
1,專家認定的262個類風濕關節炎病人的平均病程太長:7.7年。基本沒有早期RA。如果照搬該標準也就很難早發現類風濕關節炎。
2,對照的262個病人並不是健康人,而是有病的風濕科病人,比如紅斑狼瘡等。這也導致不太可能早期診斷類風濕關節炎。
-
3,標準制定出來是給人用的。但運用標準時,制定標準的專家和使用標準的臨床醫生之間的差異很大,不同臨床醫生之間差異也很大。這是由於標準裡有太多主觀性描述。導致不同人之間對標準的理解有差異。
風濕病專家了解到1987標準的局限性,就更自然的思考RA病情的演化進展的過程。他們從關節炎的演變過程去淘汰其他各種疾病。而且,同時他們往往有更廣泛的鑒別診斷譜,這讓他們更不容易誤診。
在今天,我們清晰的理解RA是一種慢性侵蝕性的骨滑膜炎。在出現臨床癥狀前往往已有自身抗體表達。當我們排除病毒感染、外傷等已知的滑膜炎病因後,並有RA相關自身抗體出現,則可以及早診斷RA。為了更好早期診斷類風濕關節炎,在2009年美國風濕病學會跟歐洲抗風濕病聯盟提出RA新分類標準草案。此後經各國專家討論,於2010年各國專家就新標準達成了共識。

圖4,類風濕關節炎2010年新分類標準
考察新標準,我們可以注意到幾點:
1,必須有滑膜炎。可以用臨床觀察到關節腫脹,也可以是超聲或者MRI看到關節滑膜炎。
2,為什麼小關節數量越多積分越多?臨床研究證實,RA的關節炎特徵是小關節炎。越多數量的小關節炎則越可能是類風濕關節炎。
3,為什麼病程達到6周以上則有積分?這是因為研究證實,6周內的滑膜炎多數是病毒感染所致。而RA則肯定有超6周病程的滑膜炎。
4,RA是自身免疫性的炎症疾病。因此當有RF、ACPAs陽性則提示自身免疫性、而ESR/CRP增高提示炎症性疾病。
實際上,為了不被小創傷、關節磨損,甚至痛風等誤診,一般還要排除特定關節。比如第一掌指關節、第一蹠趾關節就不被計算在內。
該標準實際依靠的是對RA患者的長時程觀察:從僅有的自身抗體陽性到最早的單個小關節炎,然逐漸進展到多個小關節炎。採用該標準,可以在剛起病的6個月內較好區分類風濕關節炎與其他疾病。但也存在一定程度將自限性的關節炎納入RA範疇的可能-----即過度診斷RA。
當然,所謂的「被2010年標準帶來的過度診斷RA」也可能是假的。因為那些自身抗體陽性的所謂自限性的關節炎並非「真實自限」,而是被後續的甲氨蝶呤乾預而阻遏其自然發育-----即不是自愈,而是被醫生治癒。

圖5,甲氨蝶呤有很肯定的阻遏類風濕關節炎發育的作用
實際上新標準還帶來一個嚴肅問題。既往所有關於RA的發病率、患病率的研究是基於1987年「類風濕關節炎分類標準」。它顯然會帶來許多漏診早期病變的風險。那2010年新標準是否可以用來確定RA的流行情況?如果使用2010年標準,各國的發病率、患病率又有什麼變化?
1,曾小峰、 朱松林,《我國類風濕關節炎疾病負擔和生存品質研究的系統評價》,中國循證醫學雜誌, 2013 , 13(3) :300-307
2,王春華,《類風濕關節炎新舊標準臨床應用的對比研究》,山東大學, 2012
3,Rheumatology(第7版)