肺癌的流行病學
2018年2月,國家癌症中心發布了最新一期的全國癌症統計數據:僅2014年全國惡性腫瘤新發病例數380.4萬例(男性211.4萬例,女性169.0萬例),平均每天超過1萬人被確診為癌症[1] 。其中肺癌發病率位居首位,每年發病約78.1萬,其後依次為胃癌、結直腸癌、肝癌和乳腺癌。
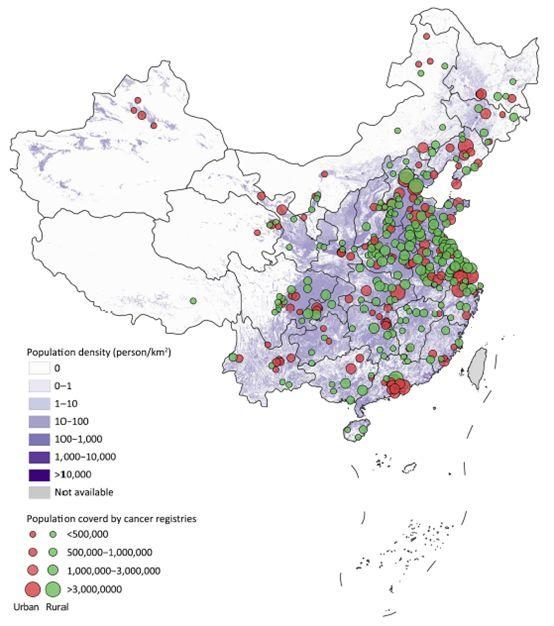
在中國,男性肺癌發病率、死亡率均排名第一,中部地區男性肺癌發病率、死亡率最高。女性肺癌發病率排名第2,但在西部地區肺癌發病例數居第1位。所有地區女性肺癌死亡率排名第1。女性吸煙率較低,但女性肺癌發病率仍高於一些女性吸煙率較高的歐美國家,這可能與女性二手煙暴露、室內油煙、燃料汙染、室外空氣汙染有關。
然而,進入21世紀以來,中國兩大癌症:肝癌和肺癌的5年生存率,並沒有多大改善。肺癌的5年生存率,僅從2000-2004年的18.7%上升到2010-2014年的19.8%[2]。而早期非小細胞肺癌(NSCLC)的5年生存率約在70%左右,所以早發現、早診斷、早治療是降低肺癌患者死亡率,提高5年生存率的最有效途徑。
肺癌的臨床檢查指標
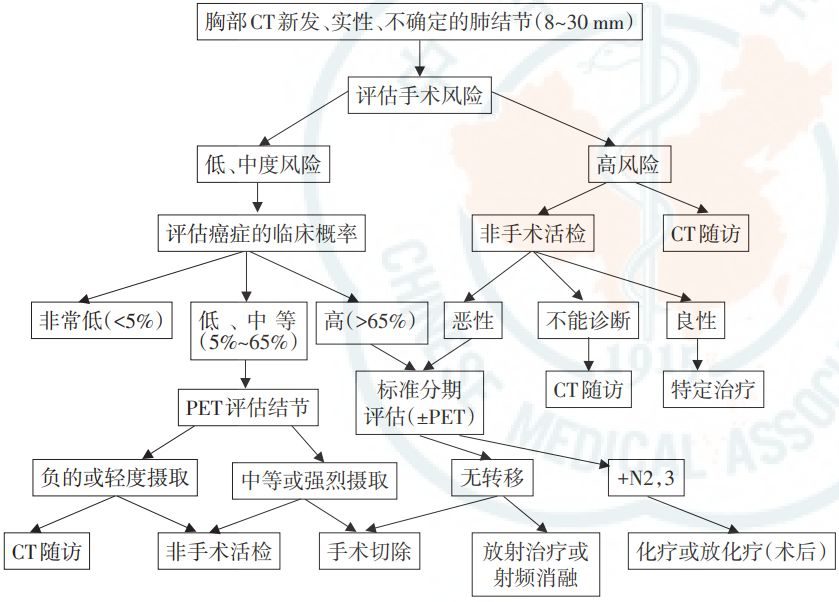
臨床常用的X光、LDCT、纖維支氣管鏡、細胞學檢查、穿刺活檢等檢查,在肺癌早期或隨訪監測方面的應用都有其局限性。以LDCT為例,其對發現生長較快,或穩定生長的部分結節有很大作用,但有時不能有效識別肺部結節的性質,對於緩慢生長、不生長或自行消失的部分結節,價值不大。
從臨床角度出發,建議影像學結合Tumor Marker(以下簡稱TM)聯合檢測,不僅能進一步提高診斷效能而且能減少病人心理上和經濟上的壓力。血清學檢查作為輔助診斷的指標之一,與影像學相互補充,在早期篩查、預後評估、隨訪監測甚至是肺癌的分型等方面發揮了一定優勢[3]。

血清腫瘤標誌物聯合檢測可有效提高的腫瘤診斷的靈敏度,聯合病理組織學可用於NSCLC和SCLC鑒別診斷[4]:

NACB、EGTM以及中國腫瘤雜誌等均在肺癌腫瘤標誌物相關指南中推薦TM檢測應包括: CEA、NSE、SCCA、CYFRA21-1、ProGRP等,為肺癌早篩、分型、診療、預後、隨訪等方面提供參考。

一項研究提示TM在對照組、NSCLC、SCLC各組中的陽性率[5]:
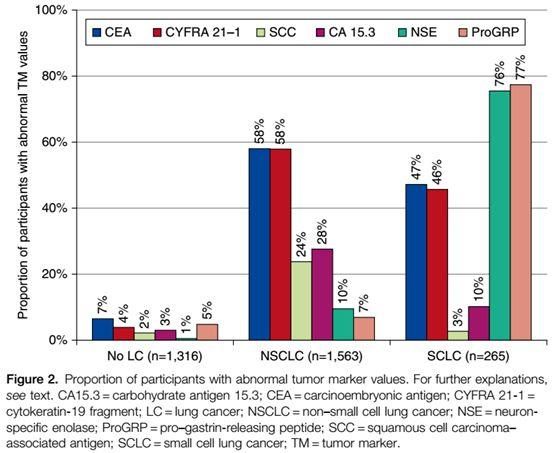
TM單獨和聯合檢測的比較[5]:TM的聯合檢測有效提高靈敏度(88.5%)和陰性預測值(83.7%)。
臨床研究進展:數學診斷模型評價
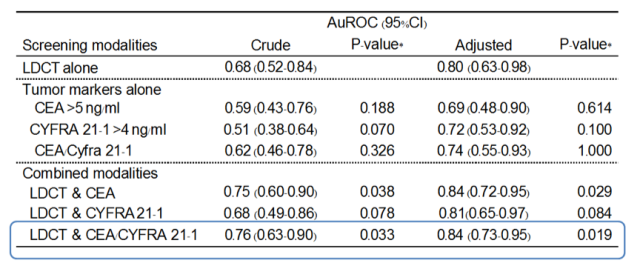
國內外學者針對孤立性肺結節良惡性的判別建立了多個預測模型,每個模型的樣本量、納入的危險因素等各不相同。例如LCBP study肺癌診斷模型將四項TM(ProGRP、CYFRA21-1、SCC、CEA)引入風險評估,使得AUC由Myao模型(美國)的0.83提高到了0.91,顯示了TM在早期診斷中的應用價值[6]。
值得慶幸的是,國內體外診斷公司也越來越重視學術的創新。如深圳邁瑞公司正在同中國抗癌協會腫瘤標誌物專業委員會合作,助力「2018年中國人群肺癌多中心聯合研究課題」。該課題旨在探索一組具有高敏感、高特異性的用於肺癌篩查的TM組合,構建基於血清TM的Nomogram預測模型,提高肺癌診斷的準確性,縮短肺癌的診斷周期。該課題參與部門正在招募中。其肺癌五項檢測試劑盒(CEA、NSE、CYFRA21-1、SCCA、ProGRP)的產品品質與目前業內認可的國際品牌品質相當,滿足學術課題建設的要求。
我國幅員遼闊,各地區的癌譜略有不同。疾病譜的不同在一定程度上反應了我國醫療資源分配的地域差異。在欠發達及高危地區應開展腫瘤的早期篩查工作,提高預後較好的腫瘤臨床診治水準,加大力度推進醫療資源公平化;同時在發達地區,進一步提高腫瘤監測和篩查覆蓋率,將是未來我國腫瘤防控的工作重點。