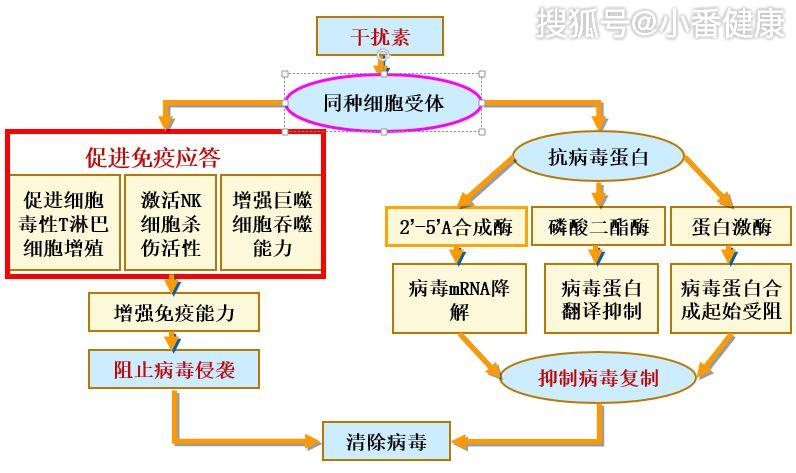
治療B肝像長跑,最好的目標即治癒、達到免疫控制,表面抗原消失,停葯不複發,長跑獲得金牌;若e抗原轉陰,即大三陽患者變成小三陽,或小三陽患者停葯後病毒不複發,即奪得銀牌;最次是控制病毒,雖不能停葯,但長期用藥物穩定病情,即治療的銅牌。而用長效干擾素,30%患者可停葯不複發,達免疫控制。

如何治療能實現免疫控制?
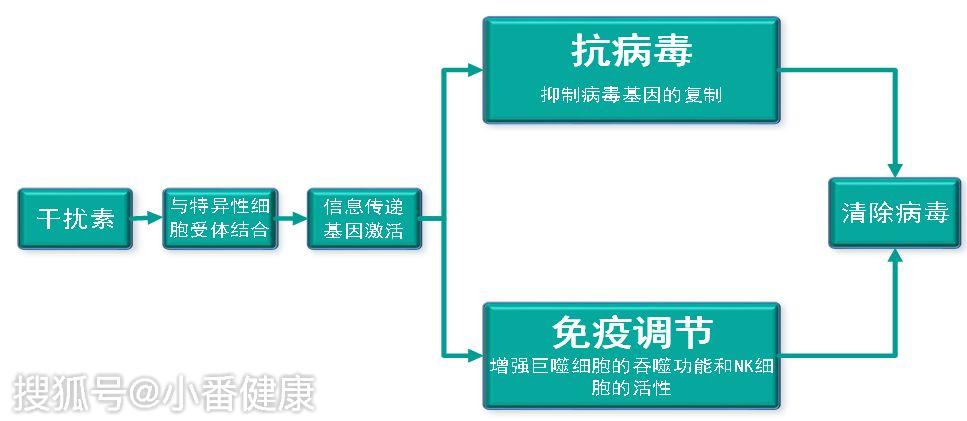
治療B肝主要有兩大類治療方法。第一大類是以干擾素為基礎的治療,另一大類是核苷類似物為基礎的治療。
這兩種藥物都能有效控制病毒,但區別在於,使用干擾素,達到免疫控制的幾率大一點。如實現e抗原血清轉換的幾率可以達到30%,如果經過優化治療,甚至能達到40%—50%;同時,有一部分病人可以實現表面抗原消失,比例達到3%。最近國內發現,針對基線表面抗原低水準的病人,如表面抗原<1000—1500國際部門/毫升,採取干擾素治療後,有20%—30%的患者能出現表面抗原消失。一般認為,表面抗原消失是B肝臨床治癒的一個指標。
核苷類似物能控制病毒,穩定病情,但達到免疫控制狀態的幾率要小一些,一般一年不到20%。
如果病毒得到控制,但e抗原沒有轉換,仍然是大三陽,停葯後複發的幾率是100%。不管是使用核苷類似物還是干擾素,如果病人經過治療,大三陽變成小三陽了,那停葯複發的幾率大大減少。很多研究已經證明,如果是用干擾素治療、大三陽變成小三陽,停葯後複發的幾率只有20%左右。

B肝患者都能用干擾素嗎?
剛剛說過,治療應考慮兩個因素,一個是技術上的可行性,一個是病人獲益的最大化。
目前兩大類藥物各有優劣。以干擾素為例,它的優點是比較多的病人用藥後,能夠達到停葯不複發,實現免疫控制。但也有其不足之處,即能實現這一目標的患者能達30%,不是所有的病人都能實現。
從上世紀80年代後,醫學界就陸續發現,影響干擾素療效的因素有很多。包括年齡、性別、家族史、初診時的病毒HBVDNA載量、轉氨酶水準、e抗原和表面抗原水準等。
沒有家族史的比有家族史的,用藥效果好;女性比男性效果好;年輕人比老年人好;病毒載量低的比病毒載量高的好;轉氨酶ALT水準低的比高的好;e抗原陽性的病人也分高水準和低水準,低水準的比高水準的好;表面抗原水準低的比高的好。
關於e抗原水準的測定,目前有很多方法和試劑。國內公認的試劑有兩種,都可以對e抗原的水準做出部分定量分析。在100國際部門/毫升以內的,尤其是50國際部門/毫升以內的,視為水準低。高於100國際部門/毫升,視為高水準。

針對錶面抗原,1000—1500國際部門/毫升以下的,就比1500國際部門/毫升以上的更好治。臨床上高水準的表面抗原可以超過5萬國際部門/毫升,我們甚至見到10萬國際部門/毫升以上病人,就很難治了。
面對難治的B肝患者,怎麼辦?
醫生不能挑病人。如果這名B肝患者的病毒載量是104,是名年輕女性,e抗原水準只有50,表面抗原只有1000,自然是選擇干擾素治療,且效果很好。這樣的患者也稱為干擾素「優勢患者」。
但如果病人是有家族史,是一名三四十歲的男性,病毒載量達到了107,e抗原水準相對高。患者想獲得免疫控制,也可以選擇干擾素。但使用前,醫生會和患者溝通,告知其用干擾素獲得e抗原血清轉換的幾率有多大。在治療同時,醫生還要邊治療邊觀察,不斷修正方案。若治療一段時間,其免疫應答指標有變化,病毒載量下降,可以繼續用干擾素治療;效果不明顯,可以將干擾素聯合核苷類似物進行治療。
若一名患者的多數特徵都符合優勢患者,但有一兩個因素不符,如病毒HBVDNA特別高,能否先用核苷類似物控制病毒載量,再用干擾素?
醫學界一直很重視這個問題,也開展了很多研究。理論上這麼做是可行的。但在實際研究中,我們發現先用核苷類似物,再改用干擾素,並沒有達到預期療效。我們推測其中的原因是,使用核苷類似物在降低病毒的同時,也降低了免疫反應。而干擾素治療恰恰是升高免疫反應。舉例來說,干擾素治療是點火,核苷類似物治療是熄火。那先用核苷類似物,把火熄了,再用干擾素,療效往往不理想。
根據臨床的治療效果來看,如果一個病人可以用干擾素治療,就果斷先用干擾素。療效理想的話,就堅持用。使用一段時間達不到預測療效時,再調整方案,或聯合核苷類似物,或改用核苷類似物單葯治療。
關於藥物規範使用,《中華傳染病學雜誌》曾發布《干擾素治療慢性乙型肝炎專家建議》。近年來,這一建議經過臨床實踐,不斷修改,目的是希望臨床醫生能更好地應用干擾素,幫助病人達到更好療效。
聲明: