作者:覓健肺癌康復圈
2018年CSCO學術年會9月20日-23日在廈門舉行,本屆大會主題為「全力推進臨床研究,譜寫抗癌治療新篇章」,覓健作為參會媒體,將全程參與報導本次大會,為大家帶來腫瘤治療領域的新鮮資訊。
下面是9月21日CSCO大會的一些關鍵場次報告內容。
1.免疫療法聯合化療,全面提高肺癌患者生存獲益
9月21日是CSCO正式開展的第二天,清晨7點30,禮來公司衛星會就開啟《IO來臨,誰是最佳拍檔》的主題演講。
湖南省腫瘤醫院鄔麟教授總結了免疫療法聯合化療的合理性與可行性,化療可誘導腫瘤細胞免疫原性死亡,還有可能提高PD-1/PDL-1的表達。從可行性上來說,免疫療法聯合治療還有4大優勢:
- 聯合治療擴大獲益人群
- 提高肺癌治療的客觀緩解率
- 延長DOR、延長生存獲益
- 聯合治療不會增加新的不良反應
在早上8點30,我們終於迎來了本年度的熱點話題專場--《肺癌免疫治療》,這場由默沙東公司主導的肺癌免疫治療專場邀請了上海市胸科醫院周彩存教授和山東省腫瘤醫院於金明教授作為主席。參與本次專題報告的專家教授一共9位,我們一起看看《肺癌免疫治療》專場的主要內容。
2.免疫治療作為一線治療,延長PFS18.3個月上海市肺科醫院的周彩存教授,為大家帶來了免疫治療作為一線抗癌梯隊的治療策略。免疫治療由於其出色的表現,讓非小細胞肺癌患者大大獲益。根據臨床試驗數據,已經被收錄到NCCN指南,作為晚期肺小細胞肺癌的一線治療。
免疫治療單葯治療對於PD-L1表達量≥50%的患者最為受益,這部分患者在KEYNOTE臨床試驗中顯示出前所未有的生存獲益。對比一線接受化療後出現進展再接受免疫治療的患者,一線直接接受帕博利珠單抗的患者,無進展生存期(PFS)明顯延長至18.3個月,對於化療組僅有8.4個月;總生存期(OS)也顯著延長了(單葯使用30.0個月對比化療後使用免疫治療14.2個月)。
周彩存教授表示,聯合治療結果也非常喜人。由於PD-L1高表達的患者僅僅佔肺癌患者的20%,因此為了讓更多人用到免疫治療,聯合治療也是很不錯的選擇。特別對於一些非免疫原性的腫瘤(冷腫瘤),由於化療藥物也具有一定的免疫調節作用,可以通過化療,增加腫瘤細胞的免疫原性,從而提升免疫治療的可行性和療效。
根據周教授介紹的幾個研究(KEYNOTE-189)可以看出,免疫治療聯合化療,緩解率提高了28.9%。四葯聯合的治療患者PFS也顯著延長。
不僅如此,免疫治療藥物還可以強強聯合,在Nivolumab+Ipilumumab聯合,針對不同蛋白受體,PD-1和L1。兩條研究曲線顯示的PFS類似,但是對於TMB(腫瘤突變負荷)高的患者,強強聯合更加有利於降低患者的複發進展風險。
TMB或將成為免疫治療用藥的新生物標記指標。周教授最後說道:「從今天的座無虛席,可以看出,肺癌免疫治療時代已經到來,將來免疫治療和更多藥物的治療也有待探索。」
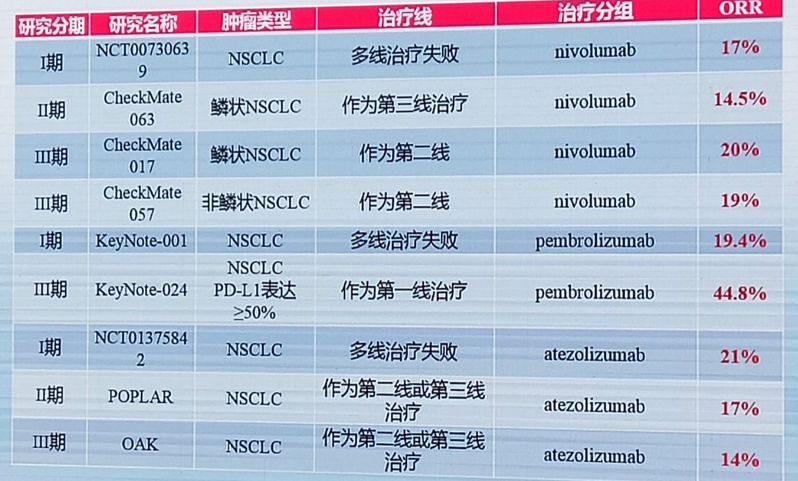
3.免疫治療單葯作為二線治療的響應率比較低,能用藥儘早用!
中國醫學科學院腫瘤醫院的王潔教授給大家做了關於《如何提高免疫檢查點抑製二線治療的療效》的報告。在以往的臨床試驗中,涉及免疫治療作為二線治療的比較少,但是現實中很多患者面臨靶向耐葯,甚至是化療耐受性差的問題,在治療的最後,才想起免疫治療,或者由於免疫治療出現的較晚,很多患者已經接受過治療了。
事實是,免疫治療單葯作為二線治療的響應率比較低,在14%-44.8%不等,最高的數值依然來自針對PD-L1表達量≥50%的患者群體。王潔教授提到,要想提高二線使用免疫治療的療效,首先要通過有效的生物標記來精準的識別可以獲益的患者群體,以免有些患者人財兩空。
現如今免疫治療的生物標記均存在局限性,可能會需要多重的生物標記物來知道腫瘤免疫治療。如上面周教授所介紹的研究,在聯合治療中,二線應用TMB高的患者依然獲益更加明顯。
另外,還有很多生物標記,有待進一步的探索和完善,比如循環腫瘤細胞,ctDNA,現如今有的TMB(腫瘤突變負荷)也分為血液中檢測的,和組織中檢測的。還要同時注意免疫治療過程中的假性進展和超進展。
4.早期肺癌患者使用免疫治療,大大降低複發率四川大學華西醫院的盧鈾教授在《免疫檢查點抑製劑在早期患者的應用》專題報告上回答了免疫治療是否可以用在早期肺癌患者?和如何和早期肺癌的其他治療手段結合等等問題。
盧教授講解了腫瘤的免疫逃逸路徑有很多,例如PD-1/L1/L2, CTL-A4單抗等等。其次,免疫治療的原理是間接發生的,不想以前的傳統治療直接作用於腫瘤,免疫治療是「借刀殺人」,借用人體本身的免疫系統來殺滅漏網之魚。
盧教授分享了一個小樣本的早期可切除非小細胞肺癌患者的新輔助免疫治療臨床試驗,其中響應率達到45%(9/20),但是12個月內無疾病複發率達到了80%(16/20),18個月內無疾病複發率達到了73%。也就是說對於早期肺癌患者,免疫治療也是一種選擇。
另外,早期肺癌患者大多有手術機會。那麼免疫治療是否可以作為手術的輔助治療縮小腫瘤?盧教授分享了一個病例,在進行了2周TP化療方案聯合K葯的免疫治療後,進行手術,術後維持K葯治療,術後病例中沒有見到癌留存和淋巴轉移跡象。
但是早期肺癌的免疫治療是否有效,還是取決於早期肺癌的免疫微環境。例如在動物試驗中,早期接受PD-1治療的小鼠生存明顯延長。至此,盧教授建議早期患者可以檢測腫瘤免疫微環境,包括各種免疫檢查點、T細胞和殺傷細胞(NKcell)狀態等等,適合的患者能夠早期加入免疫治療,早獲益。
作為放療專家,盧教授還分享了放療可以聯合免疫治療,放療作為免疫微環境,影響後續免疫治療的療效。當然在不良反應上面還有待確認,局部非小細胞肺癌患者可以把免疫治療作為鞏固治療,放化療和免疫治療輪換進行,根據試驗數據,無進展生存期增加11個月。
5.免疫療法不良反應的9大處理原則山東省腫瘤醫院王哲海教授就免疫治療的不良反應給出了9大點處理建議。免疫治療的相關不良反應最常見的是器官特異性,比如肺炎肝炎等,其次是一般性不良反應,主要有批發、腹瀉、皮疹等,也可能出現一些與系統性炎症相關的不良反應。
在免疫治療中,9大處理原則匯總:
- 與相關專業的專家合作處理
- 根據不良反應等級做出繼續用藥還是暫停用藥,之後是否恢復用藥的判斷
- 皮膚反應可用潤膚劑
- 使用類固醇激素治療,還是要根據不同的副作用反應給出用法用量,控制藥效強度或緩慢停葯
- 抗組胺葯
- 英夫利昔單抗
- 避免相關的不良刺激(比如皮膚刺激和陽光暴露)
- 對症處理(包括預防和治療感染)
- 密切監視,長期隨訪
6.小細胞肺癌突破20年治療瓶頸,不再局限於放化療
吉林省腫瘤醫院程穎教授開場就說到:免疫治療是小細胞肺癌的一顆希望之星。2018年8月,近20年來首款小細胞肺癌新療法獲批,FDA批準了Opdivo,用於治療經過比例劃鉑類化療和至少一種其他療法治療過的轉移性小細胞肺癌。Opdivo獲批治療小細胞標誌著免疫之阿里奧已經成為小細胞治療的突破口,免疫治療正在改變小細胞治療的整體布局。

在免疫療法用於小細胞的治療上,仍然等待探索的是小細胞治療上,我們還知道哪種標誌物會成為小細胞治療中的知道策略,到底是PDL-1還是TMB,我們還有未可知。但這並不能阻止免疫療法為小細胞患者大開生存之路,現在研究的不僅僅是免疫療法的後線維持治療、一線治療,也已經開啟了聯合治療的時代,這將是我們小細胞治療領域關注的焦點。
更厲害的是小細胞肺癌中的CAR-T、靶向NK、巨噬細胞、MDSC的藥物以及免疫調節的研究,將使小細胞治療更加完善和高效。這場《小細胞肺癌免疫治療進展》專題報告贏得了在場聽眾的熱烈掌聲。
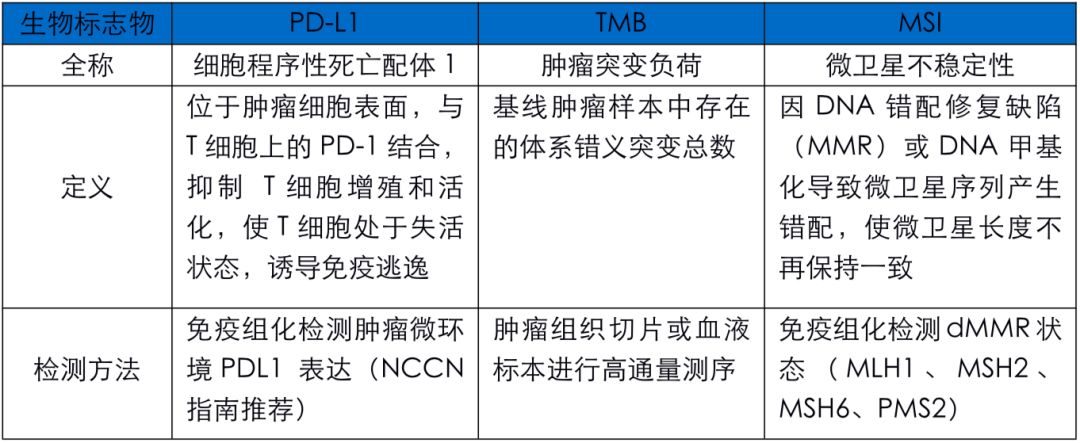
7.TMB和PDL-1指數雙高的患者更能從免疫療法中獲益陸軍醫科大學新橋醫院的朱波教授,在《免疫治療的分子標誌物研究進展與臨床應用》專題報告中指出:發現生物標誌物的核心是精準治療,但目前基於生物標誌物的免疫治療臨床試驗上還存在局限性。
- 在KN-025研究中,PDL-1高表達人群中PD1抗體(陽性)患者的客觀緩解率為45%,PDL-1陰性患者中有10%左右的患者有效。
- 在CM-026研究中,高TMB人群的客觀緩解率為47%,低TMB患者的有23%的患者有效。
研究證明有相關的生物標誌物指標的患者,能更明顯的從免疫療法中獲益,除了PDL-1、TMB其實還有相關的生物標誌物,例如:dMMR、MSI、p53、T細胞功能狀態、腸道微生態等這些都有可能成為指導免疫療法獲益人群的指標,但在臨床試驗上還未普及。
所以未來的研究方向是多參數的生物標誌物,而不是單一的。下圖就表明不僅TBM高,連PDL-1也是高表達的患者獲益遠高於單個指標高指數的患者。

本次專場的最後,國家食品藥品監督管理局的楊志敏就中國自主研發的免疫療法藥物做出盤點:(如下圖),並且表示,藥品監督掛曆制度的改革將推進國際新葯全球化,監管科學的發展促進我國自主創新。