結直腸癌是在我國已經上升為第三大惡性腫瘤。一直以來人們一次次向結直腸癌發起挑戰,目前已經確立了包括手術、放療、化療、靶向藥物和免疫治療的整體治療方案。

在外科手術領域,從傳統的開放手術發展到目前包括內鏡下手術、腹腔鏡手術、經肛全直腸系膜切除術、機器人手術在內的多種可選擇的手術方式。
結直腸癌的常規化療已多年沒有新的藥物出現。而且近些年出現的靶向治療和免疫治療,在結直腸癌治療中發展迅猛,有了指南和規範。
回顧過去,讓我們看到了數以萬計的科研人員,在努力地追求對結直腸癌更精準、更深入的研究和探索。
結直腸癌篩查
在結直腸癌的早期篩查方面,最新的專家共識已將多靶點糞便基因檢測列入推薦技術選項。

腸鏡做為腸癌篩查的核心技術,進一步得到鞏固,伴隨著人工智慧技術在腸鏡檢查中的應用,其篩查的效率和準確度都將大大提高;以循環腫瘤細胞為代表的新的篩查技術和以分子遺傳學為基礎的個體化篩查方案是未來發展的方向。
但目前的篩查策略,距離結直腸癌和癌前病變的早期精準篩查還有距離,我們還需要更方便、更高效率的檢測手段以及更加個體化的篩查方案。
外科治療
外科手術方式目前還是比較成熟的,過去的一年手術方式並沒有什麼突破術式出現,而在手術併發症和改善術後生活品質方面卻有了很大的進展。

腹腔鏡手術後併發症發生率低於開放手術,但總體生存率和無複發生存率兩者沒有差異。從減少術後併發症方面,腹腔鏡手術可以作為低位直腸癌的優先選擇。

機器人手術是目前最先進的腔鏡手術,但研究發現機器人輔助與傳統腹腔鏡手術相比,轉運站開腹率、環周切緣陽性率、併發症發生率、手術平面、術後30d病死率、膀胱功能障礙及性功能障礙均無差異。因此,如果做手術外科醫生和你談選擇傳統的腹腔鏡手術還是機器人手術,別管他怎麼吹牛逼,選擇傳統腹腔鏡手術就可以了,手術效果一樣還能省一大筆錢。
化療領域顛覆性研究不斷出現
對於局限於腹膜轉移的結直腸癌,在高品質的腫瘤減滅術手術後,全身系統的化療更為重要。而在此基礎上,腹腔熱灌注化療並未帶來明顯的生存獲益,反而增加了術後併發症的風險。
FOLFOX[奧沙利鉑和氟尿嘧啶]聯合放療3年無病生存率與單純術前化療相似。FOLFOX聯合放療病理完全緩解率(pCR)的提高並未轉化成生存獲益。
全程新輔助化療可以提高結直腸癌患者的病理完全緩解率和無病生存率,但化療也並不能一味地向擴大化發展,如何綜合患者臨床特徵和分子生物學標記物篩選出需要化療的高危人群,以及根據患者基因特徵個體化用藥的路線依然漫長。
靶向治療

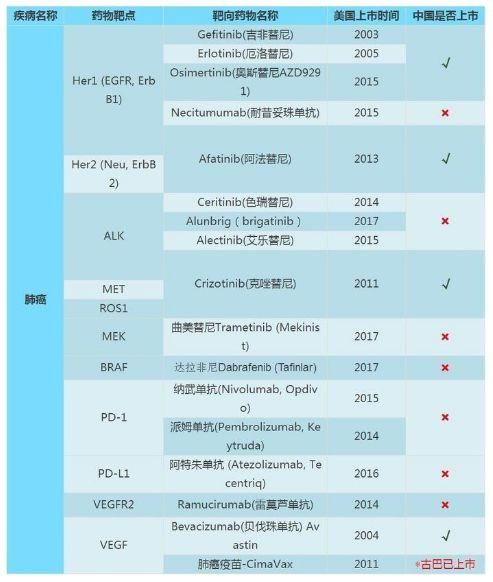
雖然靶向表皮生長因子受體和血管內皮生長因子的治療未看到明顯的新進展,但是新的靶向藥物如Eltanexor(ETLA、KPT?8602)和cobimetinib(MEK抑製劑)已經在臨床研究中觀察到了很好的療效。根據患者腫瘤相關信號通路檢測結果,跨指南選擇靶向藥物治療也是研究的方向。
免疫治療
作為腫瘤學的顛覆者正在改變結直腸癌診療的各個方面:為了適應免疫治療,重新修訂了實體腫瘤療效評估標準——iRECIST,免疫評分也有望重新定義腫瘤臨床分期體系,無論是針對晚期腫瘤的CheckMate?142研究和早期腫瘤新輔助治療的NCT03026140研究,都取得了喜人的結果。

通過對腫瘤組織中CD3+和CD8+的T細胞密度進行分析給予評分,發現免疫分數高的患者在5年複發的風險最低,免疫評分在預測患者5年複發率方面甚至優於TNM分期。因此,以後結直腸癌的分期可能會改變哦!
—END—