胃癌(GC)是最常見的消化道腫瘤之一,嚴重威脅人類的生命健康。由國家消化系統疾病臨床醫學研究中心(上海)牽頭,聯合中華醫學會消化內鏡學分會和健康管理學分會、中國醫師協會內鏡醫師分會消化內鏡專業委員會和消化內鏡健康管理與體檢專業委員會、國家消化內鏡質控中心和中國抗癌協會腫瘤內鏡專業委員會,組織我國消化、內鏡、腫瘤和健康管理等多學科專家,在2014年制定的《中國早期胃癌篩查及內鏡診治共識意見(2014年,長沙)》的基礎上,進一步細化並確立適合我國國情的早期胃癌篩查流程,聯合制定《中國早期胃癌篩查流程專家共識意見(草案)(2017年,上海)》。
篩查對象
我國胃癌篩查目標人群的定義為年齡≥40歲,且符合下列任意一條者,建議其作為胃癌篩查對象人群:①胃癌高發地區人群;②Hp感染者;③既往患有慢性萎縮性胃炎、胃潰瘍、胃息肉、手術後殘胃、肥厚性胃炎、惡性貧血等胃的癌前疾病;④胃癌患者一級親屬;⑤存在胃癌其他風險因素(如攝入高鹽、醃製飲食、吸煙、重度飲酒等)。
篩查方法
1血清學篩查
(1)血清胃蛋白酶原(pepsinogen,PG)檢測:
PG是胃蛋白酶的無活性前體。根據生物化學和免疫活性特徵,PG可分為PGⅠ和PGⅡ2種亞型。PGⅠ主要由胃體和胃底腺的主細胞和頸黏液細胞分泌,而PGⅡ除了由胃底腺分泌外,胃竇幽門腺和近端十二指腸Brunner腺也可以分泌。
PG是反映胃體胃竇黏膜外分泌功能的良好指標,可被稱為"血清學活檢"。當胃黏膜發生萎縮時,血清PGⅠ和(或)PGR(PGⅠ與PGⅡ比值)水準降低。
有研究認為,將"PGⅠ≤70 μg/L且PGR≤3"(不同檢測產品的參考值範圍不同)作為針對無癥狀健康人群的胃癌篩查界限值,具有較好的篩查效果。
(2)血清胃泌素17(gastrin-17,G-17)檢測:
G-17是由胃竇G細胞合成和分泌的醯胺化胃泌素,主要生理功能為刺激胃酸分泌、促進胃黏膜細胞增殖與分化,它在人體中的含量佔有生物活性胃泌素總量的90%以上。
G-17是反映胃竇內分泌功能的敏感指標之一,可以提示胃竇黏膜萎縮狀況或是否存在異常增殖,血清G-17水準取決於胃內酸度及胃竇G細胞數量,G-17本身在胃癌的發生、發展過程中也有促進作用。
有研究表明,當血清G-17水準升高,可以提示存在胃癌發生風險。有研究認為,血清G-17聯合PG檢測可以提高對胃癌的診斷價值。
(3)Hp感染檢測:
Hp已於1994年被WHO的國際癌症研究機構(IACR)列為人類胃癌第Ⅰ類致癌原。目前認為Hp感染是腸型胃癌(佔胃癌絕大多數)發生的必要條件,但不是唯一條件。胃癌的發生是Hp感染、遺傳因素和環境因素共同作用的結果,環境因素在胃癌發生中的作用次於Hp感染。因此,在胃癌的篩查流程中,Hp感染的檢測成為必要的篩查方法之一。
①血清Hp抗體檢測:通常檢測的Hp抗體是針對尿素酶的IgG,可反映一段時間內的Hp感染情況,部分試劑盒可同時檢測CagA和VacA抗體(區分Hp毒力)。Hp的血清學檢測主要適用於流行病學調查,胃黏膜嚴重萎縮的患者存在Hp檢測干擾因素或胃黏膜Hp菌量少,此時用其他方法檢測(如快速尿素酶、病理活檢染色等)可能會導致假陰性結果,而血清學檢測則不受這些因素影響。血清學檢測Hp可與PG、G-17檢測同時進行,避免了留取糞便(Hp糞便抗原檢測)、胃黏膜活檢等Hp檢測方法帶來的依從性下降,因而更適用於胃癌篩查。
②尿素呼氣試驗(UBT):UBT包括13C-UBT和14C-UBT,是臨床最常應用的非侵入性試驗,具有Hp檢測準確性相對較高、操作方便和不受Hp在胃內灶性分布影響等優點。對於部分Hp抗體陽性者又不能確定是否有Hp現症感染時,UBT是有效的補充檢測方法,適用於有條件的地區開展。
(4)血清腫瘤標誌物檢測:
目前常用腫瘤標誌物包括癌胚抗原(CEA)、CA19-9、CA72-4、CA125、CA242等,但上述腫瘤標誌物在進展期胃癌中的陽性率僅為20%~30%,在早期胃癌中的陽性率低於10%,因此對於早期胃癌的篩査價值有限,因此不建議作為胃癌篩查的方法。
血清胃癌相關抗原(MG7-Ag)是我國自主發現的胃癌腫瘤標誌物,MG7抗原表達在胃癌前疾病、胃癌前病變和胃癌的陽性率依次為40.5%、61.0%和94.0%,且胃癌前病變MG7抗原的假陽性率僅為12.8%,可能提示胃癌的高風險。MG7抗原作為單一生物標誌物在胃癌診斷的敏感性與特異性均較高,需要進一步開展臨床研究,評價其在早期胃癌篩查中的價值。
2內鏡篩查
(1)電子胃鏡篩查:
儘管胃鏡及其活檢是目前診斷胃癌的金標準,但是胃鏡檢查依賴設備和內鏡醫師資源,且檢查費用相對較高、具有一定痛苦,患者接受度較差,即便對於日本等發達國家而言,尚未能實現用內鏡進行大規模胃癌篩查。
普通內鏡適用於發現進展期胃癌,對早期胃癌的檢出率較低,早期胃癌的發現更依賴於檢查者的內鏡操作經驗、電子或化學染色和放大內鏡設備。因此,首先採用非侵入性診斷方法篩選出胃癌高風險人群,繼而進行有目的的內鏡下精查是更為可行的篩查策略。上消化道鋇餐篩查因其陽性率低,且X射線具有放射性而不推薦用於胃癌篩查。
(2)磁控膠囊胃鏡篩查:
由於胃腔較大,常規的被動式小腸膠囊內鏡不適合胃部疾病的診斷,目前應用成熟的技術是磁控膠囊胃鏡(MCE),是將膠囊內鏡(CE)技術和磁控技術成功結合的新一代主動式膠囊內鏡,具有全程無痛苦、便捷、診斷準確度高的優點。目前在臨床廣泛應用的主要是我國自主研發的安翰磁控膠囊胃鏡系統(國械注準20173223192)。
通過有效的胃準備和磁控操作技術,MCE對胃病變的診斷可實現與常規電子胃鏡高度一致的準確性。
MCE對於胃癌風險人群是一種可供選擇的篩查方式,有助於發現胃癌前病變或狀態,可用於自然人群的胃癌大規模篩查。
(3)高清內鏡精查:
早期胃癌的內鏡下精查應以普通白光內鏡檢查為基礎,全面清晰地觀察整個胃黏膜,熟悉早期胃癌的黏膜特徵,發現局部黏膜顏色、表面結構改變等可疑病灶。
可根據各醫院設備狀況和醫師經驗,靈活運用色素內鏡、電子染色內鏡、放大內鏡、共聚焦雷射顯微內鏡等特殊內鏡檢查技術,以強化早期胃癌的內鏡下表現,不但可提高早期胃癌的檢出率,而且還能提供病變深度、範圍、組織病理學等資訊。
同時,充分的檢查前準備(包括口服黏液祛除劑如鏈霉蛋白酶等、祛泡劑如西甲矽油等、局麻或鎮靜)也是提高早期胃癌檢出率的基礎。詳盡的內鏡精查方法和早期胃癌分型可參考《中國早期胃癌篩查及內鏡診治共識意見(2014年,長沙)》。
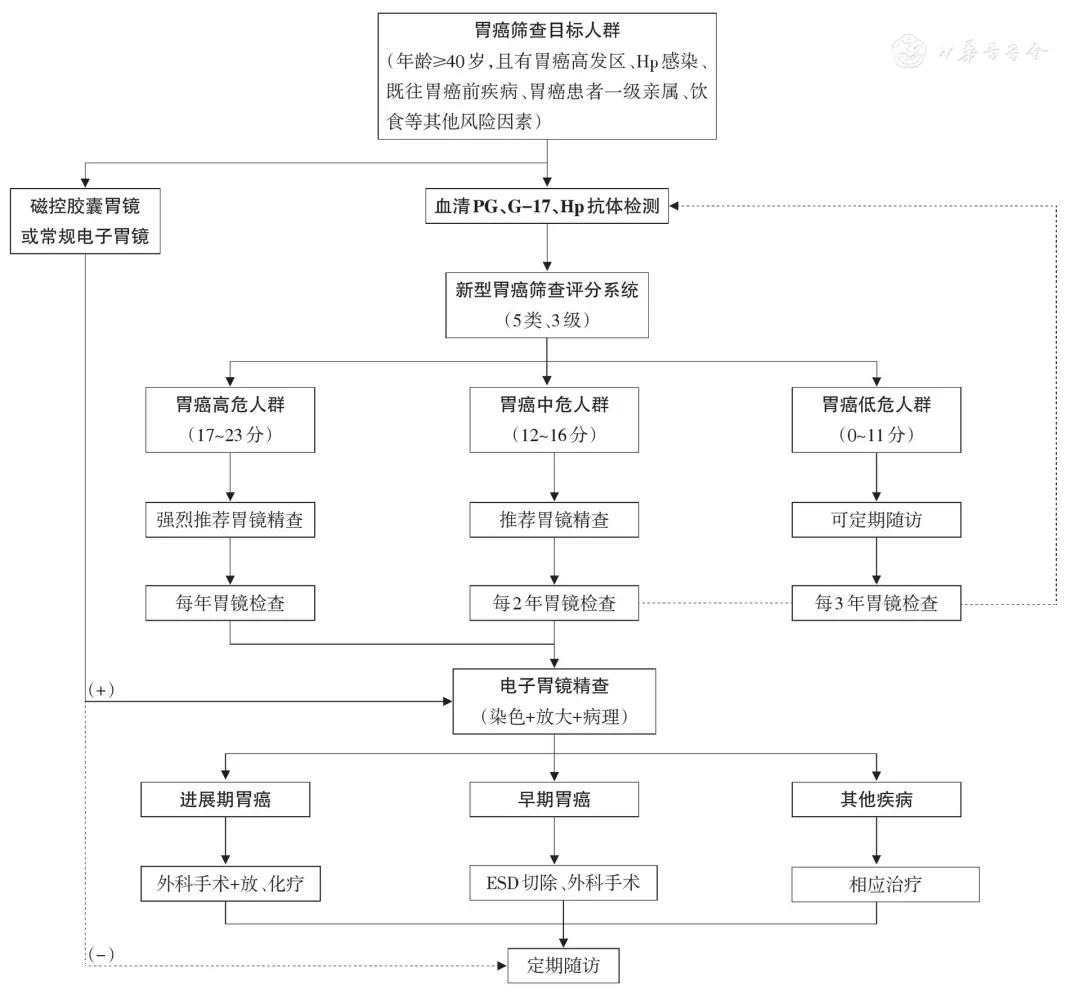
早期胃癌篩查的建議流程
採用新型胃癌篩查評分系統,可以顯著提高篩查效率,對胃癌發生風險最高的人群採取內鏡精查策略,從而提高早期胃癌診斷率,同時可針對相對低風險人群採取適合的隨訪策略,節約醫療資源。參考國內外的既往胃癌篩查方法,結合國內最新的臨床證據,建議推薦的早期胃癌篩查流程如圖1。