幽門螺桿菌確是大名鼎鼎。流行病學研究表明,「世界範圍內一半以上的人口感染了Hp,其發病率各個國家不同,甚至同一國家的各個地區也不相同。中國、歐美、非洲的Hp感染率,分別約60%、40%、70%。浙江的Hp感染率基本上與全國平均水準差不多」。至於發病原因,目前已知發病率的高低與社會經濟水準、人口密集程度、公共衛生條件以及水源供應有較密切的關係。
過去,人們對幽門螺桿菌的了解並不多。這幾年,很多部門在體檢時增加了幽門螺桿菌的檢測項目,也有很多人到醫院求診胃腸疾病時,醫院都會推薦檢測幽門螺桿菌。於是,越來越多的人認識了這一病菌,越來越多的人被查出了這一病菌,與此同時,每年體檢季,越來越多的人患上了「Hp恐慌症」。
更誇張的是,除了恐慌,還有的患者認為自己因為幽門螺桿菌而受到了歧視。有個患者說:自從體檢查出幽門螺桿菌抗體陽性後,他感覺同事們再也不願和他一起進餐。
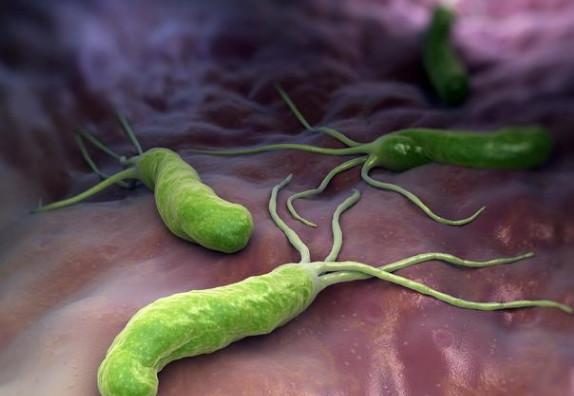
什麼是幽門螺旋桿菌?

「誤解了!誤解了!」大家完全是放大了幽門螺桿菌的可怕。比如大家最怕的「幽門螺桿菌會致胃癌」的說法,「幽門螺桿菌是30多年前被發現的。」
在幽門螺桿菌被發現之前,醫學專家認為胃壁有一系列完善的自我保護機制,如胃酸、蛋白酶的分泌功能等,胃部是不可能存在細菌的。1979年,病理學醫生Warren在慢性胃炎患者的胃竇黏膜組織切片上觀察到一種彎曲狀細菌,並且發現這種細菌鄰近的胃黏膜總是有炎症存在,因而意識到這種細菌和慢性胃炎可能有密切關係。1981年,消化科臨床醫生進行研究,證明這種細菌的存在確實與胃炎有關。他們還發現,這種細菌還存在於所有十二指腸潰瘍患者、大多數胃潰瘍患者和約一半胃癌患者的胃黏膜中。
1982年4月,終於從胃黏膜活檢樣本中成功培養和分離出了這種細菌——幽門螺桿菌。兩人還因此得了諾貝爾獎。幽門螺桿菌自此成為人類至今唯一一種已知的胃部細菌。
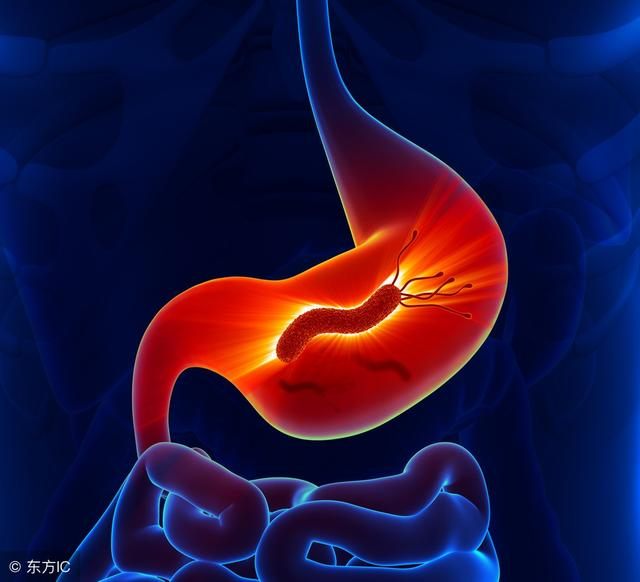
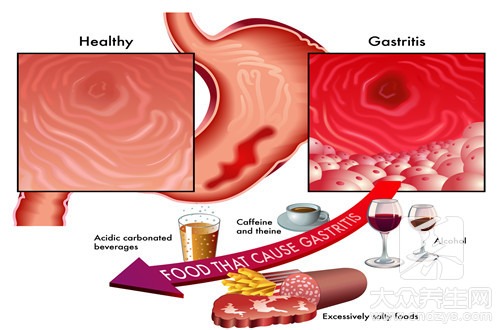
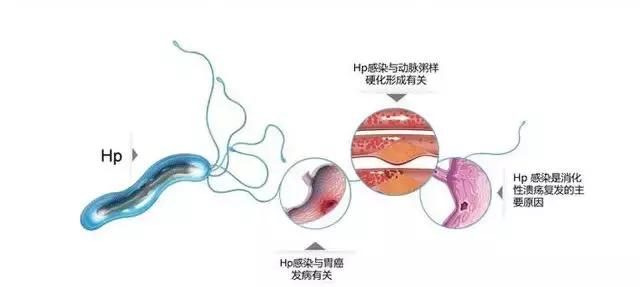
22年前,世界衛生組織和國際癌症研究機構將幽門螺桿菌定為胃癌的一類致癌原,認定胃癌和幽門螺桿菌有直接關係。但是從臨床來看,幽門螺桿菌感染是慢性活動性胃炎、消化性潰瘍和胃癌的致病因素。「幽門螺桿菌感染後,100%的人會得胃炎,其中50%的人沒有任何癥狀。10%~15%的人會發展成潰瘍病,如胃潰瘍、十二指腸潰瘍。極少數人發展成胃癌。」
人體中的幽門螺旋桿菌,是哪裡來的?

就像那位薑先生一樣,很多人都想不明白,自己身上的幽門螺桿菌是哪裡來的。主要是經口傳播,大多數感染者其實早在青少年時就被感染了。感染後,一部分病菌會通過機體自行清除掉,大部分人轉變為慢性感染。
他認為,有的人體檢一查出來Hp抗體陽性,就認為自己肯定被感染了,「這也是錯誤的認識,作為流行病學調查數據,Hp抗體檢測只是說明是否感染過幽門螺桿菌,並不代表現正在感染」。
幽門螺桿菌進入人體後,人體會產生抗體抵抗這一病菌,治療後如果病菌被殺死了,抗體的消退也需要一年左右時間,如果恰好這期間檢查,那就會顯示抗體陽性。即使之前沒有做過針對性治療,但曾因為其他疾病服用過抗生素,幽門螺桿菌也可能被同時殺死。
得了幽門螺旋桿菌,怎麼辦?

得了幽門螺桿菌,怎麼辦怎麼辦?」這種惶急的詢問,體檢聽到最多的一句話。他說,如果患者沒有癥狀,又排除以下因素:潰瘍病病人、有胃癌家族史、長期吃消炎鎮痛葯如阿司匹林、芬必得等、有胃病史,可以不用治療。
「再說了,治療本身也有風險,根除幽門螺桿菌往往需要3~4種藥物聯合使用,其中至少兩種是抗生素,抗生素的使用其實是把雙刃劍,殺死病菌的同時也可能帶來其他問題,比如胃部不適、肝功能損害、皮疹以及腸道菌群紊亂等。」
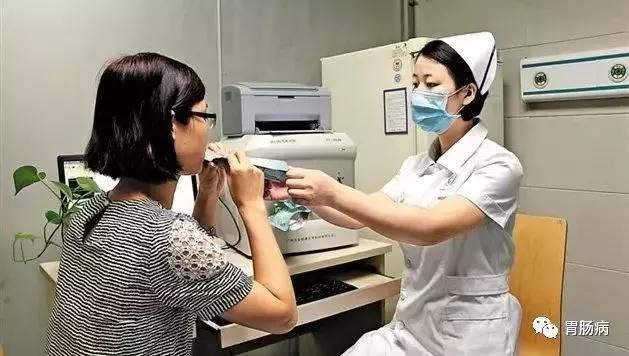
如果有治療的必要,也不建議直接用藥,最好先做一次胃鏡檢查,判斷幽門螺桿菌對胃部造成了何種損傷,再以此判斷如何用藥,做到有的放矢。