編者按:臨床50%-60%的結直腸癌患者發生肝臟轉移,5年生存率較差,肝轉移治療的有效性直接決定結直腸癌患者生存。今天我們為大家分享一例來自復旦大學附屬腫瘤醫院大腸外科結腸癌肝轉移病例MDT討論的現場實況,希望給大家的臨床診療帶來一定的啟迪和思考。
引言
我國結直腸癌的發病率和死亡率呈逐年上升趨勢。其中,城市地區遠高於農村,男性高於女性,且結腸癌的發病率上升顯著。多數患者發現時已屬於中晚期。50%-60%的結直腸癌患者發生肝臟轉移,其中20%~34%的患者屬於同時性肝轉移;未經治療的結直腸癌肝轉移患者5年生存率僅為0~5%,初始手術完全切除的患者生存率可達30~50%;肝轉移治療的有效性直接決定結直腸癌患者生存。
病例介紹
患者,男,62歲,因「大便帶血1月」就診。患者1月前出現大便帶血,誤以為痔瘡出血,未予以重視。1月來癥狀並無明顯改善,且出現大便習慣改變,約3次/天,大便變細等,患者遂於當地醫院就診,外院腸鏡示乙狀結腸佔位,建議上級醫院就診,現患者為求進一步明確診斷及制定治療方案於我院就診。
患者發病以來,神清,精神可,一般情況可,大小便情況如上所述,體重無明顯下降。
【臨床評估】
腸鏡:距肛25 cm結腸見2/3周不規則腫塊伴潰瘍,易出血。病理:腺癌;
基因檢測:KRAS、BRAF、NRAS為野生型;
胸部CT:未見明顯異常;
腹部MR:肝左葉較大佔位,約113 mm × 83 mm;
盆腔CT:乙狀結腸壁增厚;
PET/CT:提示乙狀結腸腫瘤,肝轉移;
腫瘤標誌物:CEA>1000 ng/mL;
肛門指檢:(—);
家族史:父親肺癌,弟弟腸癌;
既往史:高血壓史,血壓控制可,未服用阿司匹林等相關抗凝葯。

(1)原發灶腸鏡照片

(2)肝轉移灶MR照片
【臨床診斷】
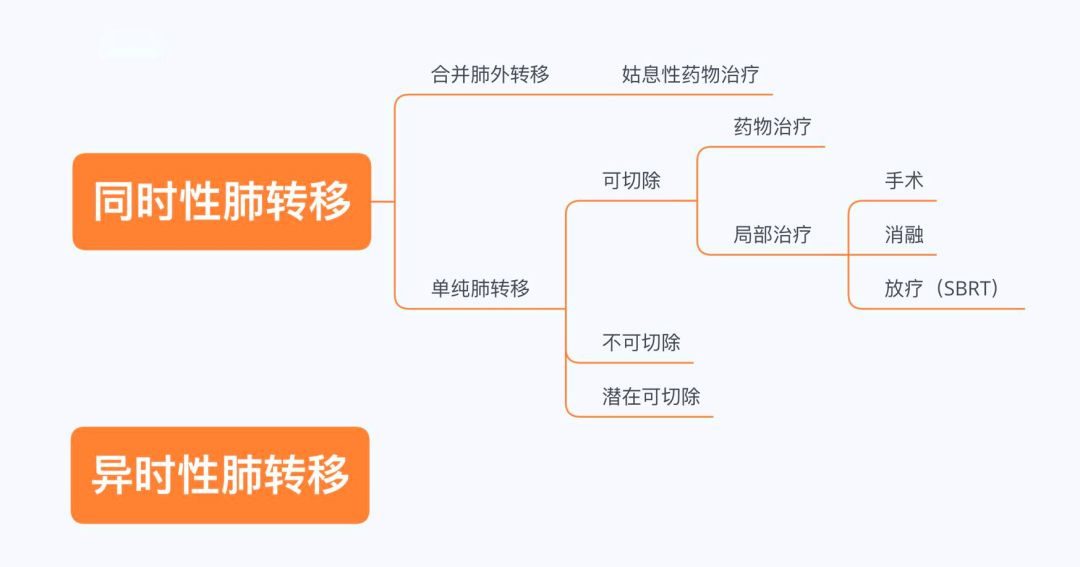
乙狀結腸癌伴同時性肝轉移
MDT現場直擊
【影像科】
患者盆腔CT可見乙狀結腸壁略增厚,乙狀結腸腫瘤原發灶未見明顯外侵表現,兩側髂血管旁多發小淋巴結;腹部MR可見肝臟左葉佔位,大小約113*83mm,T1WI低信號,T2WI混雜高信號,增強後不均勻強化,邊界不清,肝內血管正常,肝內膽管未見擴張,膽囊、胰腺及脾臟未見異常,腹膜後未見腫大淋巴結;外院PET/CT提示乙狀結腸腫瘤,肝轉移。目前胸部CT未見明顯轉移徵象。綜上,影像學特點符合乙狀結腸癌伴同時性肝轉移。
【肝外科】
患者目前診斷明確,乙狀結腸癌伴同時性肝轉移,目前肝左葉較大佔位,約113*83mm,CEA水準升高,RAS野生型。肝轉移灶單一巨大,為潛在可切除病例,CRS評分2分,但轉移病灶較大,不排除有合併小的衛星病灶可能,建議行術前新輔助化療,評估肝轉移灶治療後退縮情況,以期達到滿意的R0切除,並儘可能的保留足夠的肝臟功能,達到生存獲益。
【放療科】
患者乙狀結腸癌伴同時性肝轉移,IV期病例,對於初始不可切除的局部晚期的結腸癌,如T4b期結腸癌尚可考慮行放療以增加手術的切除率。患者原發灶位於乙狀結腸,距肛25cm,盆腔CT原發灶評估可見乙狀結腸壁略增厚,乙狀結腸腫瘤原發灶未見明顯外侵表現,目前暫無放療指征。
【化療科】
患者乙狀結腸癌伴同時性肝轉移,IV期病例,肝轉移灶目前不能達到R0切除,屬潛在可切除病例,可行轉化性化療,以期達到原發灶及肝轉移灶R0切除。NCCN推薦轉化性化療方案為XELOX/FOLFOX/FOFIRI±靶向藥物,目前研究顯示分子靶向藥物聯合細胞毒性藥物化療無論轉化成功率還是晚期一線用藥的生存獲益均有顯著提升。該患者原發灶部位為左半結腸,且已行相關基因檢測,KRAS、BRAF、NRAS為野生型,根據FIRE-3研究顯示,針對RAS野生型左半腸癌,聯合西妥昔單抗VS貝伐單抗中位OS為38.3 vs 28.0月,因此,針對該患者,推薦化療方案為FOLFIRI+西妥昔單抗化療方案。
【大腸外科】
患者老年男性,結合病史,內鏡活檢,MRI,診斷明確:乙狀結腸癌,伴同時性肝轉移。針對結腸癌伴同步性肝轉移病例,原發灶+肝轉移灶切除是唯一治癒的機會。患者目前原發灶影像學表現尚未見明顯外侵表現,原發灶目前評估可達R0切除;但肝轉移灶位於肝左葉巨大佔位表現,評估為初始不可切除腸癌肝轉移但具有潛在轉化為可切除。對於合併初始不可切除但具有潛在轉化為可切除的患者,在患者身體耐受強烈的全身治療的前提下,推薦雙葯或三葯聯合化療+/-靶向治療進行術前化療/轉化性化療。患者原發灶位於左半,RAS野生型,推薦FOLFIRI+西妥昔單抗化療方案,力求肝轉移灶退縮,以待原發灶及肝轉移切除,爭取最大獲益。
【MDT討論小結】

後續治療
根據多學科討論結果及建議,患者於2017.06-2017.10行FOLFIRI+西妥昔單抗化療6個療程,2017.10月行腹部MR評估肝轉移灶提示:肝臟轉移瘤較前明顯縮小,大小41 mm × 34 mm,CEA:80 ng/mL化療後評估肝轉移灶退縮顯著,可考慮手術切除。

(1)化療前肝轉移灶,大小113*83mm

(2)化療後肝轉移灶,大小41 mm × 34 mm
患者2017年11月於我院行全麻下腹腔鏡下左半肝切除+乙狀結腸腫瘤根治切除術。術後病理:乙狀結腸中分化腺癌,浸潤深肌層,淋巴結0/12未見轉移,另送肝腫塊見癌轉移,pT2N0M1。術後繼續行FOLFIRI方案化療,累計共12周期。該患者在多學科討論後積極採納多學科討論意見,實現了臨床治癒,最大限度地保留了肝臟功能,改善了生活品質,目前密切隨訪過程中。
思考與總結
隨著治療技術的發展,轉移灶大、多發轉移等既往定義為無法切除的肝轉移灶可通過轉化治療實現「手術」;轉移灶體積大、多發轉移灶的患者均可通過縮小腫瘤,提高殘肝容量,創造手術機會,轉化治療顯著提高該類患者的手術切除率及腫瘤緩解率。復旦大學附屬腫瘤醫院大腸外科多學科團隊通過大腸外科、肝外科、胸外科、腫瘤內科、放療科、病理科、影像診斷、介入科等學科的專家共同協作,為患者制定最佳診療方案,體現了復旦大學附屬腫瘤醫院大腸外科MDT團隊顯著的優越性!