懷孕前後一定要檢測甲狀腺功能
李阿姨最近心事重重,因為女兒在妊娠第14周時才發現有甲狀腺功能減退症,而之前女兒從來沒有做過甲狀腺的檢查。醫生告訴李阿姨,在懷孕前已存在甲狀腺功能異常的準媽媽,因為小寶寶的胚胎髮育早期的損害可能已經形成,有可能會增加不良妊娠結局的風險。研究表明,約15%~25%的妊娠期女性患有甲狀腺疾病,其中最常見的是甲狀腺功能減退症(甲減)。妊娠期間甲狀腺功能紊亂不僅會對胎兒和孕婦健康產生不利影響,還會損害兒童早期的神經發育和認知功能。因此,妊娠期甲狀腺疾病診治被列為圍產期保健的重要項目之一。


甲減對懷孕有三大危害
首先,甲減準媽媽生下的小寶寶罹患某些疾病的危險會增加,其中大多數是智力和發育上的問題。已有多項研究表明,孕婦患臨床甲減、亞臨床甲減或甲狀腺過氧化物酶(TPOAB)陽性會使流產和妊娠期併發症顯著增加,並造成胎兒腦發育障礙,導致後代智商下降6-8分。目前認為,在懷孕前或懷孕早期診斷出甲減並及早治療,可避免後代智力受損。但是由於甲減很多時候僅有輕微臨床癥狀,且這些癥狀易與妊娠反應混淆,不易被診斷,因此導致治療率偏低。第二,甲減可能增加小寶寶的出生缺陷。新的研究發現有甲狀腺疾病的婦女更可能生下心臟、腎或腦異常的後代。來自美國的研究顯示,患有甲狀腺疾病的母親生出的孩子發生出生缺陷(大腦、腎臟、心臟缺陷以及唇裂、齶裂、多指等)的比例較普通人群更高。第三,為準媽媽自身的健康減分。甲減不僅會累及下一代,對準媽媽本身的健康影響也很大。女性甲狀腺功能減退患者在懷孕期間,不能得到早期診斷和及時治療,可能造成流產、早產、胎盤早剝等不良生產事件。鑒於懷孕期間甲減對母子兩代人的健康影響大,我們建議育齡期女性在準備懷孕或懷孕早期(最好在懷孕前8周)積極檢查甲狀腺功能。


備孕或懷孕時要早日篩查甲狀腺疾病
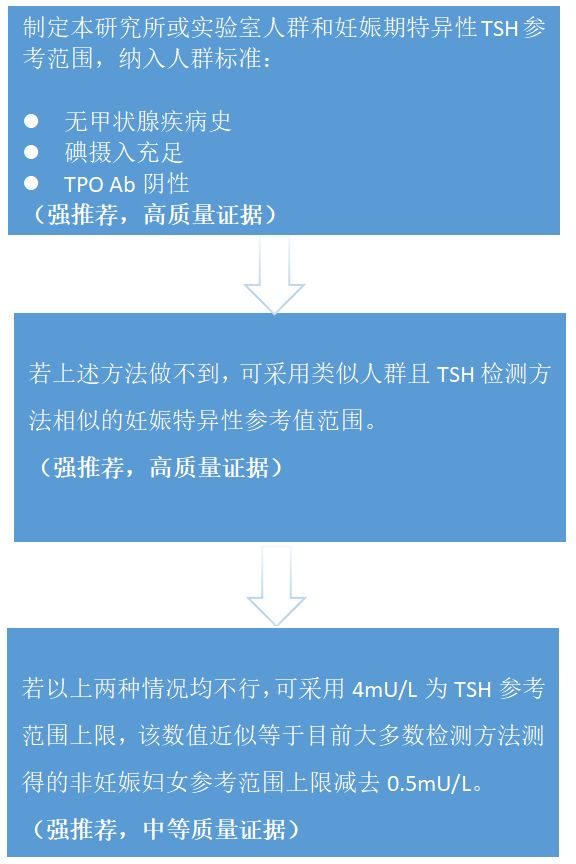
我們都知道糖尿病要定期監測血糖指標,高血壓要定期監測血壓指標,骨質疏鬆要定期監測骨密度,那麼對於有甲狀腺問題的準媽媽來說,甲狀腺驗血有那麼多指標,應該重點關注甲狀腺的哪一個指標呢?2012 年,中國《妊娠期和產後甲狀腺疾病診治指南》開始推廣妊娠期特異性血清促甲狀腺激素(TSH)作為甲狀腺的重點關注指標。在育齡女性中,僅從TSH檢測結果看,TSH升高的異常檢出率隨年齡的升高而升高,有既往不良妊娠史的女性其孕前TSH升高的異常檢出率顯著高於無不良妊娠史女性。專家建議,應該充分考慮備孕女性具有生育意願隨時進入妊娠期的特殊性,要以孕前為起點,開始重點關注TSH。那麼妊娠期TSH在什麼範圍內是正常的呢?2017 年美國甲狀腺學會的指南認為,應該儘可能通過評估能代表當地人群的數據建立妊娠期特異性血清TSH參考值範圍。我國由於不同品牌儀器和試劑盒所對應的正常參考值範圍差異較大,備孕女性在孕前TSH水準篩查檢測時,基層機構對於高危人群的識別與判斷存在較為混亂的現象。一般來說,妊娠期臨床或亞臨床甲減時 TSH 目標為1-3個月在0.1-2.5 mIU/L;4-6個月在0.2-3.0 mIU/L;7-9個月在0.3-3.0 mIU/L。根據目前國內的監測現狀,也為了便於準媽媽自我記憶,一般以2.5mU/L作為TSH的上限,患有臨床或亞臨床甲減的婦女計劃妊娠,TSH 最好應在TSH<2.5mIU/L 再妊娠。


發現甲減要口服左甲狀腺鈉片治療
如果懷孕前發現甲減, 應通過治療使甲狀腺功能達標後再孕育下一代;如果在懷孕期間確診甲減,應儘早進行藥物乾預治療,啟動時機應當在懷孕的前8周,儘早達標,以保證後代智力發育的正常。2017年美國甲狀腺學會在《妊娠期及產後甲狀腺疾病診斷和管理指南》中建議想要懷孕的甲減女性進行左甲狀腺素的口服治療;對於亞臨床甲減(TSH升高,但是甲狀腺激素在正常範圍內)且TPOAb陰性的女性,自然受孕的情況下,左甲狀腺素效果還未明確;值得注意的是,正在進行試管嬰兒或自身免疫性甲狀腺疾病的的亞甲減女性推薦進行左甲狀腺素治療。我們國家的《成人甲狀腺功能減退症指南》中則建議妊娠期亞臨床甲減女性,不管 TPOAb 是否陽性,應開始使用左甲狀腺素治療。甲減或亞甲減女性,應該妊娠中期之前每四到六周檢查一次 TSH。甲減藥物的服用方法也很簡單,每天早上空腹吃藥即可。部分患者服藥有心悸等反應,可改為睡前服用;某些藥物如鐵劑、鈣劑影響藥物吸收,須間隔4小時服用。我們醫生也應該告知育齡期的甲減女性,備孕需要增加左甲狀腺素劑量的可能,一旦懷孕應該及時與醫生取得聯繫,分娩後左甲狀腺素應該減至孕前劑量,並於產後約 6 周進行甲狀腺功能檢測。


當然,甲減準媽媽一定要補碘,食物補碘不靠譜,一定要採用藥物補碘。目前沒有單獨的碘化鉀供應,只能口服含碘維生素:潤康、黃金素、瑪特納或者進口愛樂維。補碘一定要持續到將來斷奶。