血糖監測,就是對於血糖值的定期檢查。實施血糖監測可以更好的掌控糖尿病患者的血糖變化,對生活規律,活動,運動,飲食以及合理用藥都具有重要的指導意義,並可以幫助患者隨時發現問題,及時到醫院就醫。
血糖監測的方法:
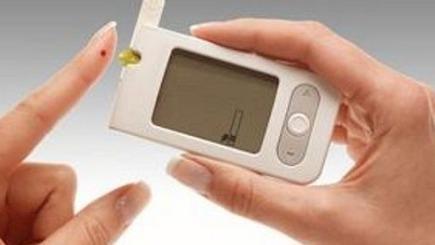
1、 毛細血管血糖監測
毛細血管血糖監測包括患者自我血糖監測(SMBG)及在醫院內進行的床邊快速血糖檢測(POCT),是血糖監測的基本形式,其監測頻率和時間要根據患者病情的實際需要來決定:
採用生活方式乾預控制糖尿病的患者,可根據需要有目的地通過血糖監測了解飲食控制和運動對血糖的影響來調整飲食和運動。使用口服降糖葯者可每周監測2~4次空腹或餐後2 h血糖,或在就診前一周內連續監測3 d,每天監測7點血糖(早餐前後、午餐前後、晚餐前後和睡前)。使用胰島素治療者可根據胰島素治療方案進行相應的血糖監測:1、使用基礎胰島素的患者應監測空腹血糖,根據空腹血糖調整睡前胰島素的劑量;2、使用預混胰島素者應監測空腹和晚餐前血糖,根據空腹血糖調整晚餐前胰島素劑量,根據晚餐前血糖調整早餐前胰島素劑量,如果空腹血糖達標後,注意監測餐後血糖以優化治療方案;3、使用餐時胰島素者應監測餐後或餐前血糖,並根據餐後血糖和下一餐餐前血糖調整上一餐前的胰島素劑量。
2、糖化血紅蛋白(HbA1c)
HbA1c是反映既往2~3個月平均血糖水準的指標,在臨床上已作為評估長期血糖控制狀況的金標準,也是臨床決定是否需要調整治療的重要依據。
3、糖化白蛋白(GA)
GA作為新的監測方法,是在糖化血清蛋白(GSP)基礎上進行的定量測定,能反映糖尿病患者檢測前2~3周的平均血糖水準。由於測量便捷、精準和實用,目前有逐漸取代GSP的趨勢。由於在臨床上應用的時間相對較短,目前尚缺乏公認的正常值。上海與北京兩個地區的研究初步建立了中國人群的GA正常參考值,分別為10.8%~17.1%和11.89%~16.87%。
4、1,5-脫水葡萄糖醇(1,5-AG)
1,5-AG是呋喃葡萄糖的C-1脫氧形式,其含量在多元醇糖類中僅次於葡萄糖,其在糖尿病患者中顯著降低,可準確而迅速地反映1~2周內的血糖控制情況,尤其是對餐後血糖波動的監測具有明顯優越性。2003年,美國食品藥品管理局(FDA)批準將1,5-AG 作為評價短期血糖監測的新指標。有研究表明,在糖尿病管理中,1,5-AG可作為輔助的血糖監測參數用於指導治療方案的調整。但1,5-AG在糖尿病篩查、診斷中的意義尚待更多的循證醫學證據予以證實。
5、動態血糖監測(CGM)
CGM可提供連續、全面、可靠的全天血糖資訊,了解血糖波動的趨勢,發現不易被傳統監測方法所探測的隱匿性高血糖和低血糖。因此,CGM可成為傳統血糖監測方法的一種有效補充。作為一種新型的血糖監測技術,CGM檢查還較為昂貴,因此在臨床應用過程中,要掌握好監測的適應證和時機。對於動態血糖的正常值,目前國際上尚缺乏公認的標準。根據國內開展的一項全國多中心研究結果,推薦24 h平均血糖值
不同時間段監測血糖的意義:
1. 空腹血糖:主要反映在基礎狀態下(最後一次進食後8-10小時)沒有飲食負荷時的血糖水準,是糖尿病診斷的重要依據。
2. 餐後2小時的血糖:反映胰島B細胞儲備功能的重要指標,即進食後食物刺激B細胞分泌胰島素的能力。測餐後2小時的血糖能發現可能存在的餐後高血糖,能較好的反映進食與使用降糖葯是否合適,這是空腹血糖不能反映的。
3. 睡前血糖反映胰島B細胞對進食晚餐後高血糖的控制能力。是指導夜間用藥或注射胰島素劑量的依據。
4. 隨機血糖:可以了解機體在特殊情況下對血糖的影響,如進餐的多少,飲酒,勞累,生病,情緒變化,月經期等。
血糖監測注意事項:
1. 醫生或糖尿病教育者應每年檢查1-2次患者的自我監測技術,尤其當自我監測結果與糖化血紅蛋白或臨床情況不相符時,必須檢查其監測技術的品質控制情況。
2. 血漿葡萄糖水準比全血葡萄糖水準高10%-15%,在解釋血糖水準時應注意所採用的儀器是檢測的血漿葡萄糖還是全血葡萄糖。
3. 患者應做好血糖監測日記,包括:血糖測定時間,血糖值,進餐時間及進餐量,運動時間及運動量,用藥量及時間以及一些特殊事件的記錄。
本文由大咖醫原創,歡迎關注,帶你一起長知識!