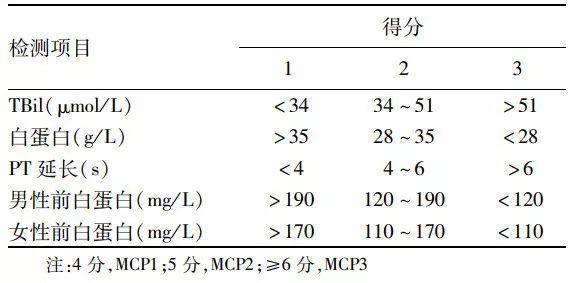
呼吸機相關性肺炎(VAP)是指氣管插管或氣管切開患者在接受機械通氣48 h後發生的肺炎,撤機、拔除氣管導管後48 h內出現的肺炎仍屬VAP。VAP是ICU最常見的醫院感染性疾病,其發生率不同地區差異較大(6%~52%),病死率約為14%~50%,如果是多重耐葯菌感染病死率可高達76%。除此之外,VAP患者的住ICU時間延長,住院費用明顯增加。因此,早期識別VAP是改善預後的關鍵。然而VAP的診斷一直缺乏"金標準",因此各種診斷手段,包括生物學標誌物、臨床評分應運而生。降鈣素原(PCT)在正常情況下由甲狀腺C細胞產生,產生後迅速裂解為降鈣素等產物。健康人PCT值很低,一般不超過0.1 ng/ml,但在細菌感染情況下,全身實體細胞會持續分泌PCT,由於缺乏相應的裂解酶,PCT迅速升高。多項研究表明,PCT在細菌感染方面有一定的診斷價值。臨床肺部感染評分(clinical pulmonary infection score, CPIS)結合了多種臨床癥狀與體征、X線X光及實驗室指標來綜合評定是否存在肺部感染。CPIS≥6分時,臨床可考慮診斷VAP。已有研究顯示,PCT與CPIS聯合,可顯著提高VAP早期診斷的特異性,有效排除診斷假陽性,對VAP的確診有一定的臨床價值。因此,PCT和CPIS已成為VAP的診斷、治療監測和預後評估最為普遍的兩個指標。但在具體臨床實踐中,如何更好地認識其價值與局限,現通過2個臨床病例的具體應用與分析,為一線臨床醫生更合理的應用提供參考。
例1 患者女性,68歲。慢性心力衰竭。因呼吸困難、低氧血症,氣管插管後轉入ICU。初次X線X光提示雙肺瀰漫性斑片影。給予鎮痛鎮靜、呼吸機輔助呼吸、利尿等處理後病情逐漸緩解,複查X線X光顯示斑片影逐漸消失。入ICU第5天患者再次出現心率、呼吸頻率增快,體溫38.5 ℃,雙肺散在濕囉音,氣道分泌物吸出較多白色稀薄痰液。白細胞12.4×109/L,PCT 1.27 ng/ml,氧合指數150 mmHg(1 mmHg=0.133 kPa)。X線X光提示雙肺散在斑片影,CPIS為6分。結合病房呼吸道常見感染病原菌的流行情況,選擇了針對革蘭陰性菌的β內醯胺類+酶抑製劑進行初始治療。例2 患者男性,49歲。既往體健。因腹痛2+d,加重伴呼吸困難、少尿1 d入院。在急診科完善相關檢查後診斷為急性重症胰腺炎、低血容量休克、急性呼吸衰竭、急性腎損傷、高脂血症,緊急氣管插管後轉入ICU。給予補液擴容、呼吸機支持呼吸、胃腸減壓、抑製胰液分泌、腎臟替代治療(CRRT)等措施約12 d,患者生命體徵逐漸趨於穩定。至第14天時患者再次出現高熱,體溫39℃,心率、呼吸頻率增快,血流動力學不穩定,氧合指數下降至210 mmHg,可吸出少量白色黏痰,白細胞增至21.0×109/L,PCT 19.6 ng/ml,X線X光提示雙肺散在斑片影,雙下肺少量實變及胸腔積液,CPIS為6分。上述2例患者可以診斷VAP嗎?
按照呼吸機相關性肺炎診斷、預防和治療指南推薦的標準,上述2例患者均有X線X光新出現的陰影,伴有白細胞增多、體溫升高等炎症反應的表現,似乎可考慮診斷VAP;按照CPIS評分,2例患者也均達到VAP診斷標準;PCT值也遠高於正常參考值。然而,對這2例臨床常見病例,相信大多數醫生並不會立即下結論,因為臨床需要考慮的問題遠不止上述這些簡單資訊的匯總。
例1 臨床上首先會高度懷疑VAP,同時也需要排除是否發生急性心力衰竭。患者心力衰竭時也會出現心率和呼吸頻率增快、氧合指數下降、肺部斑片影等表現。需結合心臟超聲、腦利鈉肽(BNP)的動態監測、液體出入量情況、鎮靜水準等多個因素進行評價。同時對異常的感染指標還需要排除其他部位感染的可能,如尿路感染(帶尿管已超過5 d)等。綜合上述考慮和檢查,結合患者5 d前並未發熱的情況,白細胞、PCT水準也接近正常水準,此次並無急性心功能不全和尿路感染等證據,CPIS評分從2分增加至6分,該患者臨床診斷為VAP,在抽取深部氣管分泌物進行培養後,立即給予了經驗性抗生素治療。
例2 患者出現的感染癥狀首先應考慮胰腺壞死組織是否發生了感染,然後再考慮是否發生VAP。因為2周的病程正是胰腺壞死組織可能發生感染的高危時期,一旦發生風險較大,需要與專科共同處理。此時患者腹腔壓力明顯增高、胸腹增強CT發現胰腺壞死組織區域有微小氣泡,提示感染徵象。結合患者痰液量及性狀較前並無明顯異常,考慮氧合指數降低源於腹腔壓力增加及感染所致。經與外科協調,予急診微創手術進行了胰周壞死組織引流,送組織標本培養後,經驗性選擇胰腺組織滲透濃度高且能覆蓋腸桿菌屬和厭氧菌屬的碳氫酶烯類抗生素治療。同時,仔細排查該患者身上各種導管,包括中心靜脈導管、透析導管、尿管,以排除上述部位的感染。
從上述2個病例可以看出,由於重症患者的基礎疾病和臨床表現的個體差異均較大,沒有哪一個指標或哪一個評分能替代臨床醫生根據臨床資訊綜合分析後做出的判斷。美國2016年的VAP指南也不推薦使用PCT或CPIS評分來替代根據臨床綜合的資訊做出的決策。因此,VAP診斷的基本思路是:首先判斷患者是否存在感染,如果是,感染的部位最可能是哪個部位?除了對重點部位的仔細檢查外,對其他可能的部位也應做常規篩檢。
對診斷VAP的患者需要
常規監測PCT或CPIS評分嗎?對PCT而言,目前有較多的證據支持其在肺部感染治療過程中,可有效減少抗生素暴露,甚至降低病死率。所謂的PCT指導法則是指:血清PCT<0.25 ng/ml可不使用或停止使用抗生素;血清PCT 0.25~0.5 ng/ml或與之前相比下降幅度≥80%可採取降階梯或停止使用抗生素;血清PCT≥0.50ng/ml或高於之前的水準,需要調整抗生素。然而,從美國和歐洲最新的VAP指南的推薦意見來看,雖然建議使用PCT結合臨床指標來減少VAP抗生素的使用療程,但認為其收益對預計使用抗生素7~8 d或更短時間的普通VAP患者可能有限。PCT的連續監測可能對處於免疫抑製狀態、有多重耐葯菌感染,可能需要較長時間使用抗生素者的意義更大。據此,例1患者由於有慢性心力衰竭長期住院史,本次感染又是在ICU內獲得的,多重耐葯菌感染的風險較高,PCT的監測對例1來講是有意義的。結合痰液引流等措施,經驗性抗生素使用48~72 h進行評估,患者的呼吸窘迫癥狀明顯改善,最高體溫下降至37℃,白細胞也降至正常,氧合指數恢復至220 mmHg,複查PCT降至0.6 ng/ml。支氣管吸引物培養結果為產超廣譜β內醯胺酶(ESBL)的肺炎克雷伯桿菌,對初始抗生素敏感。繼續該治療方案5 d後,患者情況持續改善,再複查PCT降至0.12 ng/ml,CPIS評分亦降至2分。給予患者停機拔管,恢復自主呼吸,同時停止使用抗生素。而例2患者,在進行手術清除病灶及抗感染治療後,也進行了PCT的連續監測,在患者癥狀改善的同時,PCT逐漸下降,直至術後2周,PCT降至1.02 ng/ml,此時PCT水準並未低到停止使用抗生素的水準,但醫生結合患者的臨床癥狀、器官功能仍選擇停止使用抗生素。由此可見,PCT的監測對判斷感染的進程可能有幫助,但由於目前PCT指導抗生素降階梯的研究人群主要為肺炎患者,對腹腔感染患者如何定義截止值,臨床意義如何評價仍值得進一步探討。需要強調的是,PCT指導抗生素法則始終並未拋棄臨床醫生的判斷,所有的隨機對照試驗研究中,乾預組也均是基於臨床醫生的判斷輔以PCT的參考。
而對CPIS評分而言,一些研究顯示其對減少VAP患者抗生素的暴露有益。由於該評分本身就納入了體溫、白細胞、氧合指數、氣道分泌物、影像學評分,本質上是臨床特徵的客觀反應,提示不論在抗生素使用,還是降階梯或停葯時,均需綜合考慮患者的臨床情況。
綜上所述,現有的證據更傾向於醫生綜合臨床資訊來判斷患者是否患有VAP,而並不單純依賴於PCT和CPIS評分。PCT的連續監測可能對減少VAP患者抗生素暴露有意義,尤其是對需要長期使用抗生素的患者。CPIS評分的特異度相對較差,但對於年資較低或者重症醫學剛入門的醫生而言,理解CPIS的構成對建立VAP診斷的臨床思維還是有意義的。因此,對PCT和CPIS在VAP的應用,既不能生搬硬套這些指標和評分,也不能徹底拋棄。深入理解其意義,並將其融於患者的臨床資訊中,再結合細緻入微的觀察,最終才能做出正確的決策。