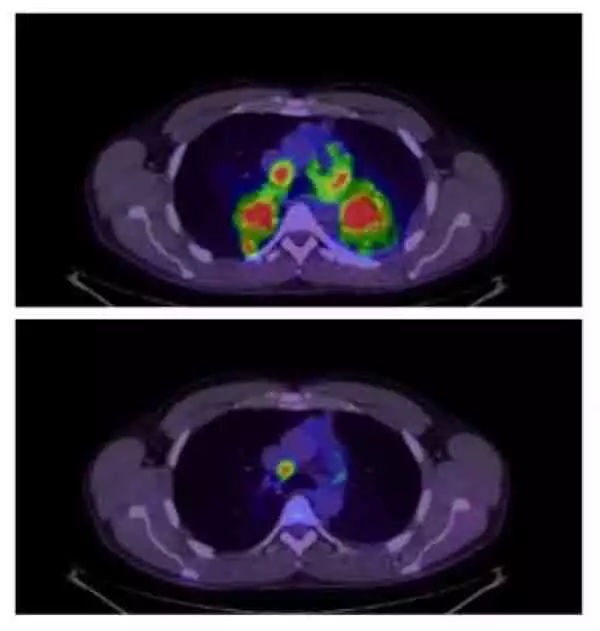
抗癌管家提示:EGFR突變肺癌的靶向藥物治療
「菠蘿,我母親不吸煙,但是最近被診斷為肺癌晚期,測序發現有表皮生長因子受體(epidermalgrowthfactorreceptor,EGFR)基因突變,易瑞沙是最好的藥物麽?進口的易瑞沙很貴,我們能使用國產藥物麽?如果對藥物產生了抗性怎麼辦?」
最近收到好幾個類似的問題,於是決定寫這一篇也許有點枯燥的文章,但我相信這對中國近20萬EGFR突變肺癌患者和家屬來說是有意義的。本文主要回答下面幾個問題:
?EGFR的突變有哪些?
肺癌檢測出EGFR突變後有哪些藥物可以選擇?
國產的EGFR藥物更便宜,但和進口的效果有差別嗎?
如果出現了藥物抗性怎麼辦?
什麼是EGFR突變在過去20年開發出的諸多新型靶向治療藥物中,受益最大的癌症類型要算肺癌、白血病和惡性黑色素瘤。
肺癌的治療已經率先進入了「半個性化」治療的階段,效果更好且副作用更小的靶向藥物正在逐漸取代傳統化療藥物成為一線藥物(一線藥物指患者使用的第一種藥物,現在一般是化療)。
肺癌患者根據癌細胞形態分為「小細胞肺癌」和「非小細胞肺癌」,約85%肺癌患者都是「非小細胞肺癌」。現在非小細胞肺癌患者或多或少都會做基因檢測,來看看是否適用新型靶向葯,而非小細胞肺癌中最常見且有針對性靶向藥物的突變就是EGFR突變。
現在中國好一點的腫瘤醫院都有能力進行EGFR突變檢測。之所以推廣這個檢測,是因為臨床上已經證實,如果癌症有EGFR突變,搜索 抗癌管家,我們一起抗癌,治癒癌症不是夢。使用EGFR靶向藥物比化療要好很多。有一點我特別想強調:比較抗癌藥物的效果,不僅僅要比較患者腫瘤縮小速度和存活時間,生活品質的比較也同樣重要。靶向藥物和免疫藥物的副作用較小,相對化療來說,在提高患者生活品質上有巨大的優勢。
正常EGFR基因對控制多種細胞生長不可或缺,從它的名字——表皮生長因子受體——就可以猜出,它對錶皮生長非常重要,如果沒有EGFR信號,我們皮膚受傷後就無法正常癒合。但在通常情況下,EGFR的作用都是短期的,且受到嚴密控制,它在行使完功能,比如促進傷口癒合後,就會被關閉。
類似官員級別越高越容易腐敗,基因越重要就越容易被癌細胞利用。在肺癌中,EGFR就不幸中招,由於種種原因產生突變,導致它不能被關閉,開始無休止地刺激細胞生長,最終導致癌症發生,乃至轉移。
什麼患者容易有EGFR突變
在肺癌中,EGFR突變率和人種有直接關係,美國的研究發現白人中大概為20%,而亞裔中則是30%。去年的一項最新研究通過對1482個亞洲肺癌患者測序後發現,居然有鋼彈51.4%的亞洲非小細胞肺腺癌患者有EGFR突變!
肺癌中有EGFR突變的主流人群:亞裔、女性、中年、無吸煙史、非小細胞腺癌。當然這不是絕對的,只是說存在EGFR突變亞裔比其他族裔的比例高、女性比男性比例高、中青年比老年比例高、不吸煙的比吸煙的比例高、非小細胞腺癌比其他肺癌比例高。吸煙肺癌患者中的EGFR突變比例相對較低。
中國不吸煙的中年婦女肺癌患者中為什麼會有這麼高的EGFR突變率仍然是科學上的一個謎,目前也沒有特別讓人信服的解釋。有人猜測和中國婦女長期在廚房做飯吸入油煙有關,也有人覺得是
人種遺傳因素。不管如何,這算是不幸中的萬幸,因為更多的中國人能從EGFR新葯中獲益,我常開玩笑說外國藥廠意外地為中國人研究了一個新葯。
第一代靶向藥物能治療哪些EGFR突變
EGFR的突變並不完全一樣,而是有幾十種亞型,但最主要是兩種:第一種是L858R,也就是EGFR蛋白的第858個氨基酸從L突變成了R,第二種是「19號外顯子缺失」,也就是EGFR蛋白中負責抑製它活性一部分被切掉了。這兩種突變佔到所有肺癌EGFR突變的90%左右,因此如果患者被診斷為EGFR突變肺癌,那多半就是這兩種突變之一。
大家拿到檢測結果的時候,如果看到是EGFR突變,請留意一下是哪一類突變,因為如果不是這兩大類突變,下面講的靶向藥物可能無效。但是萬一是那10%中少見的突變(比如18號外顯子或20號外顯子突變),也不要絕望,還是有藥物可以使用的。
如果患者確實被診斷為這兩種主流EGFR突變,那就是使用第一代的EGFR靶向藥物的最佳人選。最有名的第一代針對EGFR的靶向葯是易瑞沙(Iressa)和特羅凱(Tarceva)。這兩個葯功能非常像,對兩種主要的EGFR突變效果類似,沒有哪個更好的問題。易瑞沙在中國用得多,很大原因是因為它在中國首先上市。目前,易瑞沙在亞洲和歐洲用得多,特羅凱在美國用得多。
這兩種葯的臨床副作用也非常相似,主要是皮疹、腹瀉和無食慾,這些副作用的根本原因都是因為藥物不僅抑製肺癌中突變的EGFR蛋白,也能抑製正常細胞的EGFR功能。前面我提到了正常EGFR對錶皮生長功能非常重要,因此EGFR藥物使用後產生皮疹是預想得到的。這也不一定全是壞事,因為皮疹的出現是臨床醫生用來確認藥物已經起效的最簡單、直接的標誌。
國產葯和進口葯有差別嗎
和多數抗癌藥物一樣,進口葯比如易瑞沙和特羅凱都非常貴,每個月需要1萬元人民幣左右。因此中國政府和企業也一直努力開發國產的EGFR靶向藥物。2011年浙江貝達葯業開發的EGFR靶向藥物凱美納(埃克替尼)頂著光環在中國上市,號稱第一個中國自己做出來的小分子靶向抗癌藥物。
從純科學角度來看,凱美納並不算100%原創,它和進口的特羅凱長得非常像(見下圖),這其實是找到了外國藥廠專利保護的一個漏洞。大藥廠的老總眼淚在飛,他們的專利律師肯定被扣獎金了。
進口特羅凱和國產凱美納,看出差異有多小了嗎?
對中國的患者來說,凱美納的出現是100%的好事,第一,它比進口葯便宜不少,同時帶動了進口藥物的降價;第二,因為它不算完全原創,而是進口葯的「近親」,因此它的療效和副作用都和進口葯非常一致,這避免了很多臨床風險。
坦白說,如果真是完全不同的葯,又沒有在國外臨床測試的數據,那反而更值得擔心。凱美納在中國順利完成了3期臨床實驗,其參照組不是化療,而是進口易瑞沙,足見其信心。實驗結果也確實證明凱美納和易瑞沙療效沒有區別。所以如果醫生推薦,大家可以放心地使用國產EGFR靶向藥物凱美納。
抗癌新葯研發是特別困難的事情,只要能合法地讓更多患者用上新葯,大家應該強烈支持中國本土製葯企業。我以前寫文章批評中國的亂象比較多,有人說我被美國人洗腦了。唉,其實我有一顆中國心,說起來都是淚。
出現抗藥性了怎麼辦
第一代的靶向藥物,雖然療效顯著,但無論是易瑞沙、特羅凱還是凱美納,很多患者都會在使用藥物1年左右出現抗藥性,腫瘤可能開始反彈,這個時候怎麼辦呢?
每個患者對第一代藥物產生抗藥性的原因不盡相同,但是超過一半的患者是因為EGFR基因又產生了一個新的突變:T790M,就是EGFR蛋白的第790氨基酸由T變成了M,這個突變直接導致第一代藥物失效。
於是科學家開發了第二代EGFR抑製劑,代表產品是阿伐替尼(Afatinib),它不僅和第一代藥物一樣,能抑製兩種主流EGFR突變,
同時還能抑製新的T790M突變。可惜第二代藥物在臨床上的效果令人失望,主要原因是第二代藥物雖然抑製新蛋白突變能力更強,它抑製正常EGFR的能力也比第一代藥物更強,因此出現的副作用也更嚴重,這導致給患者使用藥物達不到最佳的劑量和頻率。
由於劑量比理想狀態低,因此對腫瘤的抑製作用有限。這就是我以前文章提到的藥物「治療指數」偏低:一個抗癌藥物的好壞不僅僅看它殺死癌細胞的能力如何,也要看它影響正常細胞的能力,這兩個特性差異越大越好,化療藥物一般兩者都高,各種垃圾保健品兩者都低,因此都不理想。
失敗是成功之母,藥廠並沒有放棄,因為我們在這個過程中意識到,要開發更好的EGFR靶向藥物,必須要找到能抑製新的T790M突變且不影響正常EGFR的抑製劑。明確目標後,大藥廠的第三代EGFR的研發競賽就轟轟烈烈地開始了。
目前第三代EGFR靶向藥物還沒有被FDA批準上市,但有幾個已經在臨床實驗最終階段,代表藥物是Clovis公司的CO1686、阿斯利康的AZD9291和諾華的EGF816(藥物上市前一般都只有代號,沒有名字)。這幾個三代藥物在臨床上都對由於T790M突變而對一代藥物產生抗性的肺癌患者有不錯的療效,同時因為第三代藥物不再影響正常的EGFR基因功能,皮疹和腹瀉等副作用都大大減少,患者生活品質進一步提高。
由於效果明顯,第三代EGFR抑製劑應該會在2015年被FDA批準,用於對易瑞沙等藥物產生抗性的患者。另外,由於第三代藥物和第一代藥物一樣能夠抑製主流EGFR突變(L858R和19號外顯子缺失),從長遠來看,第三代藥物有可能會取代易瑞沙,成為治療EGFR突變肺癌的一線藥物。目前臨床實驗正在比較直接使用三代藥物和先使用一代藥物再使用三代藥物哪種效果更好。
寫在最後
和20年前相比,格列衛、易瑞沙等抗癌靶向藥物不僅明顯延長了很多癌症患者的生命,同時由於副作用小、可以口服,極大改變了患者的生活品質。癌症很難治癒,因為它不斷進化,不斷對靶向藥物產生抗藥性,搜索 抗癌管家,我們一起抗癌,治癒癌症不是夢。科學家都在很努力地理解這種進化,並試圖找到它的弱點來開發新藥物。雖然開發抗癌新葯過程中有很多挫折,但整個領域明顯是在進步的,新的靶向藥物和免疫藥物都給我們帶來了很大的希望。如果你不幸得了癌症,請不要灰心,如果你對藥物產生了抗性,也不要放棄,不僅因為樂觀的心態是增強免疫系統對抗癌症的利器,同時,我們正在為之奮鬥的下一個藥物也許就能治好你!
(賈詠參與本文寫作)

ALK突變肺癌的靶向藥物治療
肺癌在中國和世界上都是致死人數最多的癌症,僅2010年,中國就有60萬新增肺癌患者,同一年有近49萬人因為肺癌而去世。更糟糕的是,由於平均壽命增加和各種汙染加劇,中國肺癌患者的數量還會持續上升。從傳統病理學上,肺癌按細胞形態可以分為小細胞肺癌和非小細胞肺癌,其中小細胞肺癌佔15%,非小細胞肺癌佔85%。
非小細胞肺癌中又分為腺癌、鱗癌和大細胞癌。最常見的非小細胞肺癌是腺癌,患者裡面有吸煙的也有不吸煙的,而鱗癌則幾乎是吸煙者的專利,大細胞癌則包括了所有無法歸到腺癌和鱗癌的其他非小細胞肺癌。從這一系列的「小細胞」、「非小細胞」、「大細胞」就能看出這種分類是完全基於眼睛觀察的傳統方法,從某種意義上有點落後。
在過去的20年,科學家對肺癌的理解增進了很多,尤其是在肺癌發生的分子機制上面。我們現在知道很多肺癌都帶有特定的基因突變,這些突變就是這種癌症的標誌,因此肺癌的分類慢慢地從純形態學分類轉為了基因特徵(分子)和形態學(病理)混合分類。
對於藥物開發來說,由於這些基因突變對癌症的發生和發展至關重要,如果我們能開發藥物來抑製這些突變,我們就有能給患者帶來更有效、副作用更小的治療方式,這就是靶向藥物,肺癌中最常見且有靶向藥物的基因突變就是EGFR和ALK。
ALK基因平時在成年人肺部是沉默的,並不表達或者起作用。但由於種種原因,有時候ALK會發生突變而被激活,變成一個刺激肺部細胞生長的致癌基因。在中國人的肺癌中,3%~8%有ALK突變。和EGFR很類似,ALK突變在不吸煙患者中比例要大很多,10%~15%的不吸煙肺癌患者有ALK突變。
那怎麼才能知道患者是否是ALK突變呢?
需要取腫瘤樣品(手術切除樣品或穿刺活檢)進行基因檢測。3種主流檢測ALK突變的手段:熒光原位雜交(FISH)、聚合酶鏈式反應(PCR)和免疫組化(IHC)。中國的大型腫瘤醫院都在和檢測公司合作,開展各類ALK突變檢測,這3種手段各有利弊,準確率都不是100%,最好能用兩種以上方法確認。
對於癌症的基因檢測,目的不是為了知道基因突變,而是知道突變後能指導使用不同的靶向藥物,這才是基因檢測的臨床價值。中國的基因檢測市場魚龍混雜,經常有很貴的癌症基因檢測套餐,一下能測幾百上千個基因,但事實上絕大多數基因突變對治療是毫無意義的,因此沒有任何價值,完全是花冤枉錢。
在中國,患者一旦確認是ALK突變,應該會使用輝瑞的第一代ALK突變抑製劑「克唑替尼」(Crizotinib),它2011年在美國上市,2013年在中國上市,專門用於治療ALK突變的肺癌。很多抗癌新葯從美國到中國都有2~5年的滯後期。在針對新診斷肺癌患者
(沒有其他藥物治療過的)的3期臨床實驗中,克唑替尼對74%的ALK突變肺癌患者有效,84%的患者存活時間超過1年。更重要的是,對已經進行過化療,並且腫瘤已經對化療產生抗性的肺癌患者中,如果確認ALK突變,仍然有65%的患者對克唑替尼響應,作為參照,如果繼續使用化療,則只有20%的患者獲益。
不幸的是,和很多靶向藥物一樣,很多患者會在一年後對克唑替尼產生抗性,這時怎麼辦?
和其他靶向藥物中採取的策略一樣,藥廠開發了新的針對一代ALK靶向藥物抗性癌症的二代ALK藥物,去年諾華和羅氏的二代的ALK抑製劑分別在美國和日本被批準上市,給ALK突變癌症患者帶來了新希望。
諾華的藥物Ceritinib於2014年4月在美國首先上市,根據臨床數據,它既可以作為一線藥物用於治療ALK突變的新肺癌患者,也可以作為二線藥物用於治療已經對克唑替尼產生抗性的患者。在克唑替尼抗性的患者裡面,大約有50%對Ceritinib仍然有響應。
這個藥物現在正在中國申請進行臨床實驗,暫時還沒有賣。如果患者有ALK突變,已經使用了克唑替尼,但沒有反應,或者曾經有反應,現在有了抗性,那Ceritinib將是你最好的選擇之一。另外,Ceritinib也可以考慮作為一線藥物,因為它的效果和克唑替尼相當,甚至要好一些。
羅氏和日本中外製葯聯合開發的ALK二代藥物Alectinib2014年在日本經過2期臨床實驗後,因為結果很好,沒有做3期臨床就直接上市了,它在美國的上市也是指日可待。Alectinib目前正在全球其他國家做大規模臨床實驗(clinicaltrials代號NCT02075840),但是在中國似乎只有台灣地區才有,但無論如何,這至少離中國患者稍微近了一點。這個實驗的參照組是克唑替尼,充分顯示了藥廠的信心。
目前已經公布的結果表明,針對克唑替尼抗性的ALK突變患者,諾華的Ceritinib和羅氏的Alectinib效果是類似的,大家如果能買到其中一個,應該都可以。
小結
由於在中國第二代ALK抑製劑還沒有進入臨床實驗,我們只能根據美國和日本的臨床實驗數據來分析中國患者的選擇。對於新診斷的ALK突變肺癌,克唑替尼應該考慮作為一線治療藥物。當患者產生抗性後,則根據購買藥物的可能性,考慮使用Ceritinib或Alectinib作為二線藥物。
如果對二代ALK藥物再次出現抗性,則考慮使用化療或其他實驗類藥物,比如免疫治療。另外一種可能的方案是先進行化療,然後再用克唑替尼作為二線藥物,產生抗性後再用Ceritinib或Alectinib作為三線藥物。普遍來說,這樣的治療方式至少會給患者平均帶來2年的臨床緩解。
(李南欣參與本文寫作)
肺癌中的新型免疫療法
最近在癌症治療領域最大的新聞當屬這一條「:2015年1月11日,施貴寶的免疫療法藥物Opdivo治療鱗狀肺癌的3期臨床實驗被提前終止。」
這是什麼意思?
抗癌藥物臨床實驗按照先後順序分為1、2、3期。1期為藥物安全性測試(貴!),2期是小規模患者中藥物有效性測試(很貴!),3期是大規模患者群體中藥物有效性測試(超級貴!)。
藥物進入3期臨床實驗,意味著藥廠已經完成了1期、2期臨床實驗,也意味著藥廠已經投入了上億資金,因此提前終止3期實驗只有兩種極端情況:
?悲劇,新葯出現嚴重安全問題或者臨床結果慘不忍睹,不值得再浪費錢;
?喜劇,新葯療效遠優於對照組,因此再把患者放到對照組是不人道的行為,同時早點結束實驗藥廠也可以早點開始賺錢。
這次是喜劇:「在該臨床實驗中,直接比較了Opdivo和標準化療藥物多西他賽對晚期鱗狀非小細胞肺癌的療效和安全性。在實驗進行到一半的時候,獨立的數據監測委員會發現免疫治療新葯組的患者生存期顯著優於化療藥物對照組,因此施貴寶決定終止該臨床實驗!」
也就是說,由於免疫療法藥物在鱗狀肺癌患者中的效果和副作用都遠比現在使用的化療藥物優越,公司迫不及待停止實驗,立刻上市賣錢!更讓人震驚的是,施貴寶的上報材料交到FDA那裡後,僅僅3個工作日就被批準上市,創造了FDA歷史上審批最快紀錄(一般需要好幾個月)。FDA給出的原因就是:「患者等不起!」
這個藥物的成功,不僅對製藥公司是重大利好消息,也給廣大肺癌患者,尤其是吸煙肺癌患者帶來了新的希望。
吸煙者超過肺癌患者總數的80%,但目前並沒有很好的靶向藥物用於治療,因此多數患者都只能依靠「手術+化療+放療」的常規三件套來治療,副作用大、生活品質比較低。同時由於吸煙肺癌的基因組紊亂、突變多、很容易對藥物產生抗性,因此吸煙肺癌患者的治療效果一直不好。
化療、放療和靶向治療都不好使,怎麼辦?
謝天謝地,現在癌症免疫療法閃亮登場了。
就像上面新聞表明的,免疫療法對一部分吸煙肺癌患者的療效遠超以往任何藥物!目前證明有效的新型癌症免疫療法有兩大類:
?藥物療法,主要是「免疫檢驗點抑製劑」,比如現在如日中天的Opdivo和Keytruda;
?細胞和基因療法,比如CAR-T等。
這兩種免疫療法從作用機制、使用方法和針對的癌症種類都非常不同,藥物療法目前對某些實體腫瘤(黑色素瘤、肺癌、腎癌等)效果不錯,而細胞療法則主要在某些血液癌症裡面效果明顯。第N遍強調國內泛濫的所謂免疫(生物)療法,比如DC-CIK,是無效的。
2014年是癌症免疫治療的暴發年,Opdivo和Keytruda這兩個新型「免疫檢驗點抑製劑」藥物在美國和日本被批準用於治療最惡性的黑色素瘤,2015年初又有了它們對肺癌治療效果良好的消息。CAR-T療法雖然還沒上市,搜索 抗癌管家,我們一起抗癌,治癒癌症不是夢。但臨床實驗中對急性淋巴性白血病和部分B細胞淋巴癌顯示出驚人的效果。由於中國對進口藥物的監管,這些藥物幾年內都沒法在中國買到,但幸運的是,中國國產的「免疫檢驗點抑製劑」2015年會進入臨床實驗,而國產CAR-T也已經在個別醫院進行臨床實驗。
肺癌中的免疫療法
針對肺癌的免疫療法目前確定有效的是第一類:「免疫檢驗點抑製劑」。據我所知,目前還沒有公司開發出對肺癌有效的CAR-T療法(不是不想,而是沒找到好辦法),以下文中提到「免疫療法」,都特指「免疫檢驗點抑製劑」。
免疫治療在肺癌中的成功毋庸置疑,但是這和吸煙有什麼關係呢?
大家要注意Opdivo這個成功的臨床實驗不是針對所有的肺癌,而是針對一種特定亞型:晚期鱗狀非小細胞肺癌。而這種亞型最大的特點就是和吸煙密切相關,絕大多數晚期鱗狀肺癌患者都有長期吸煙史。
為什麼藥廠選擇了和吸煙相關的鱗狀肺癌做實驗?
我覺得有兩個主要原因:第一是因為鱗狀肺癌幾乎沒有新葯可用,是個巨大的空白市場;第二則是藥廠已經知道或者猜想到了吸煙相關鱗狀肺癌對免疫治療的反應會很好。
這又是為何?為什麼吸煙導致的肺癌對免疫治療的反應良好?
這就要提到另外一件震動了科學界和醫學界的事:2014年底,幾乎同時,3篇《自然》、1篇《新英格蘭醫學雜誌》的頂級研究文章發表,從不同角度證明了目前的免疫療法對突變基因數量多的癌症效果更好。
菠蘿的第一反應就是:這是給吸煙肺癌患者最好的新年禮物!
還記得我前面說的吸煙肺癌基因亂七八糟,因此傳統治療對吸煙患者效果遠低於不吸煙患者吧?!但對免疫療法來說,臨床實驗
效果卻不是這樣:免疫治療對吸煙患者的效果並不比不吸煙的差,甚至更好。
這幾篇論文就是詳盡地描述了這個現象,並提出了解釋:基因突變數目越多,免疫細胞識別腫瘤的可能性越大,免疫治療效果就可能更好。吸煙肺癌患者中大量的基因突變雖然導致他們對化療和靶向治療反應不佳,但卻意外增加了免疫療法起作用的機會。
所謂柳暗花明又一村,雖然過去10年的靶向藥物大爆炸中,吸煙肺癌患者獲益很少,但在未來10年的免疫藥物浪潮中,這些患者很可能成為受益最大的人群之一。
由於患有科學家強迫症,最後我還是想囉嗦兩句:
第一,目前免疫療法隻對20%左右肺癌患者有效,無論患者是否吸煙都是如此。為什麼對80%的患者無效,我們還不清楚。科學家們還在研究更多的免疫藥物,相信以後能有更多患者從新療法中獲益。
第二,我仍然旗幟鮮明地號召大家戒煙!免疫療法能治療一部分以往幾乎無葯可治的吸煙肺癌患者,這是應該感到高興的事情,但吸煙肺癌患者抗藥性更強的這個本質特徵仍然存在。免疫療法很新,新到我們對它的抗藥性理解還不夠,理論上來說吸煙肺癌仍然可能會更快出現抗藥性。
還是那句話,為了不得肺癌,請不要吸煙;為了得了肺癌比較好治,請不要吸煙!
抗癌管家是專門幫助廣大癌症患者和家屬提供前沿抗癌資訊的互助平台,現已開通家屬及患者交流群,歡迎大家搜索抗癌管家,加入抗癌管家互助群和大家多交流。祝願每個患者和家屬都健康平安。抗癌管家-你身邊的抗癌專家。