腫瘤患者的貧血及鐵缺乏不僅影響抗腫瘤治療,也會對患者的生活質量造成很大影響。對於治療,丁香園站友們進行了熱烈討論。 @hsndot 提問:腫瘤患者化療後貧血,使用促紅素同時都要用鐵劑嗎?
@艾迪生:化療主要是白細胞和血小板缺乏,用升白針和輸血小板比較多,貧血較少,一般如果有,也都是輸血為主。
@dxy_iqk:我們血液科化療後貧血很少用促紅細胞生成素,若低於 60 會輸血,讓骨髓自己恢復漲起來。因為強化療殺傷腫瘤細胞也會殺傷正常細胞(如造血細胞等),骨髓抑製明顯,用 EPO 作用也不大,等骨髓恢復一般會自己漲起來。
@小馬無花果:有化療相關性貧血指南,指南上推薦用的,印象中是每周一次。
那麼對於化療後貧血應該怎麼治療呢?其他原因的癌性貧血呢?
首先了解一下貧血的治療方法與各自優缺點。
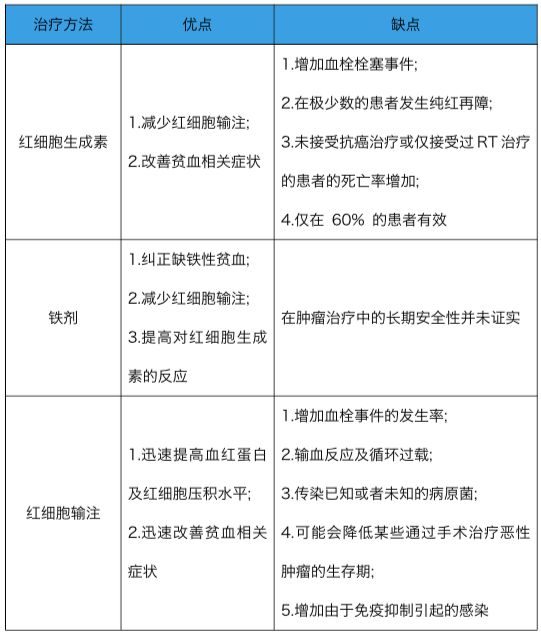

關於 3 種療法的 11 個問題。
紅細胞生成素治療1. 什麼時候應該考慮紅細胞生成素治療?
在糾正缺鐵和其他潛在病因後,可以考慮在接受化療的患者中用紅細胞生成素治療貧血 [I,A]。
對於接受化療(I,A)或同步放化療(II,B)的患者且出現 Hb 水準 < 10 g / dL 的癥狀性貧血患者, 以及接受化療並且 Hb 水準 < 8 g / dL 的無癥狀性貧血患者,推薦紅細胞生成素治療。
不建議進行紅細胞生成素治療 [I,A]。
4. 紅細胞生成素治療的 Hb 目標範圍是多少?
在沒有輸血的情況下,血紅蛋白的目標是穩定在 12 g/dL [I,A]。
每個藥物的劑量應遵循各個產品的批準的劑量,目前推薦依泊汀(epoetin) α、β、ζ 的劑量約為 450 IU/周/kg;
達貝泊汀 (darbepoetin) α 推薦 6.75 mg/kg 每 3 周一次或 2.25 mg/kg 每周一次; 依泊汀θ 20000 IU 每周一次 [I,A]。
除接受依泊汀 θ(以低起始劑量給葯)的患者外,如果患者在 4~8 周內沒有治療反應,紅細胞生成素劑量的遞增和更換另外一種紅細胞生成素是不推薦的。
如果患者在此時沒有證據顯示初始血紅蛋白升高就應該停止紅細胞生成素治療。如果 Hb 沒有增加至少 1 g/dL,則 4 周後依泊汀 θ 劑量可以加倍,除非檢測到功能性缺鐵 [I,A]。
鐵劑治療
1. 哪些患者應該接受鐵劑治療?
正在接受化療的患者發生貧血(Hb ≦ 11 g/dL 或 Hb 從正常水準降低 ≧2 g/dL)和絕對鐵缺乏(血清鐵蛋白 < 100ng/mL)應接受靜脈注射鐵劑治療糾正缺鐵的情況。
在功能性缺鐵的情況下(轉鐵蛋白飽和度 < 20%,血清鐵蛋白 > 100 ng/mL),如果考慮應用紅細胞生成素治療,則在開始應用紅細胞生成素治療前和/或治療期間應用鐵劑進行治療。
在有功能性鐵缺乏(轉鐵蛋白飽和度<20%,血清鐵蛋白>100 ng/mL)的個體患者可考慮僅使用鐵劑,而不使用額外抗貧血治療 [III,C]。
3. 未進行化療的患者是否應接受鐵劑治療?
鐵劑治療應限於正在進行化療的患者。在接受有心臟毒性化療的患者中,靜脈注射鐵劑應該在化療之前或之後給予(不是同一天)或在治療周期結束時 [III,C]。
如果患者確認有功能性缺鐵,可以單次給予 1000 mg 鐵劑,或者根據補鐵公式多次給予鐵劑。
確診有絕對性缺鐵的患者應根據目前產品的推薦劑量接受靜脈鐵劑量,直至缺鐵得以糾正 [I,A]。
哪些患者應該考慮進行紅細胞輸注?
血紅蛋白 < 7~8 g/dL 和/或嚴重貧血相關癥狀(即使血紅蛋白水準較高)且需要立即改善貧血和糾正貧血癥狀的患者進行紅細胞輸血是合理的 [II,B]。




對於癌性貧血,你有哪些治療經驗呢?歡迎留言分享~
編輯: 晶晶王 | 研小茜
轉載及合作:[email protected]
題圖:站酷海洛 Plus


參考文獻:
M. Aapro1, Y. Beguin,et.al,Management of anaemia and iron deficiency in patients with cancer: ESMO Clinical Practice Guidelines,Annals of Oncology 0: 1–15, 2018