長期規範的抗栓決策是預防 PCI 患者血管再狹窄,改善 ACS 患者預後的重中之重。在第二十九屆長城國際心臟病學會議上,首都醫科大學附屬北京復興醫院心內科陳立偉教授就「PCI 患者的規範化抗栓治療策略」進行了系統的講解。
陳立偉教授就 ST 段抬高心梗(STEMI)、非 ST 段抬高心梗(NSTEMI)、心梗合併房顫行 PCI 患者的抗栓治療方案展開詳細講解。
1. 抗栓治療 = 抗血小板+抗凝
抗栓藥物在藥理機制分為抗血小板藥物、抗凝血藥物,前者通過抑製 COX 酶活性(阿司匹林)或 P2Y12 受體(氯吡格雷、替格瑞洛)或 GpIIb/IIIa 受體(阿昔單抗)阻止血小板聚集,後者通過抑製凝血瀑布的多個凝血因子(肝素)阻止纖維蛋白的形成。
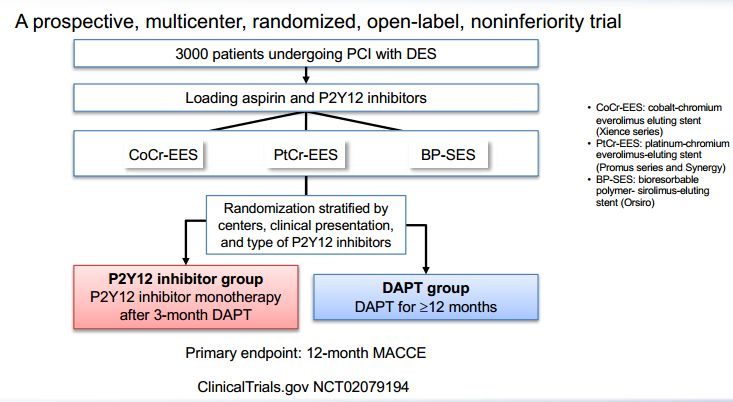
2. STEMI 及 NSTEMI 行 PCI 患者的抗栓方案
(1)術前
雙抗負荷劑量:阿司匹林 300 mg+替格瑞洛 180 mg/氯吡格雷 600 mg。
目前指南推薦高強度 P2Y12 受體拮抗劑(替格瑞洛或普拉格雷)替換氯吡格雷,但對於高出血風險的病人不建議使用替格瑞洛或普拉格雷。GpIIb/IIIa 受體拮抗劑的應用尚處於 IIb 類推薦,且僅用於未服用 P2Y12 受體拮抗劑的低出血風險病人。
(2)術中
雙抗基礎加肝素化:普通肝素常規靜注 70~100IU/Kg, 應用 GpIIb/IIIa 受體拮抗劑者應下調至 50~70IU/Kg,目前普通肝素的循證等級優於低分子肝素,不推薦兩者交叉混用,對於肝素化誘導紫癜者可選比伐盧定。
對於低分子肝素的替代治療建議 75 歲以下患者每 12 h 皮下注射 1 mg/kg,出院前療程不超過 8 天。
-
75 歲以上老年人因出血風險升高,故皮下注射降至 0.75 mg/kg,每次最大劑量不超 75 mg。
(3)術後
雙抗維持劑量:阿司匹林 75~100 mg/d(終生服用)+氯吡格雷 75 mg/d 或替格瑞洛 90 mg/bid(金屬支架至少 6 月,生物可降解支架至少 12 月,對於高出血風險病人雙抗治療可縮至 3 個月)。
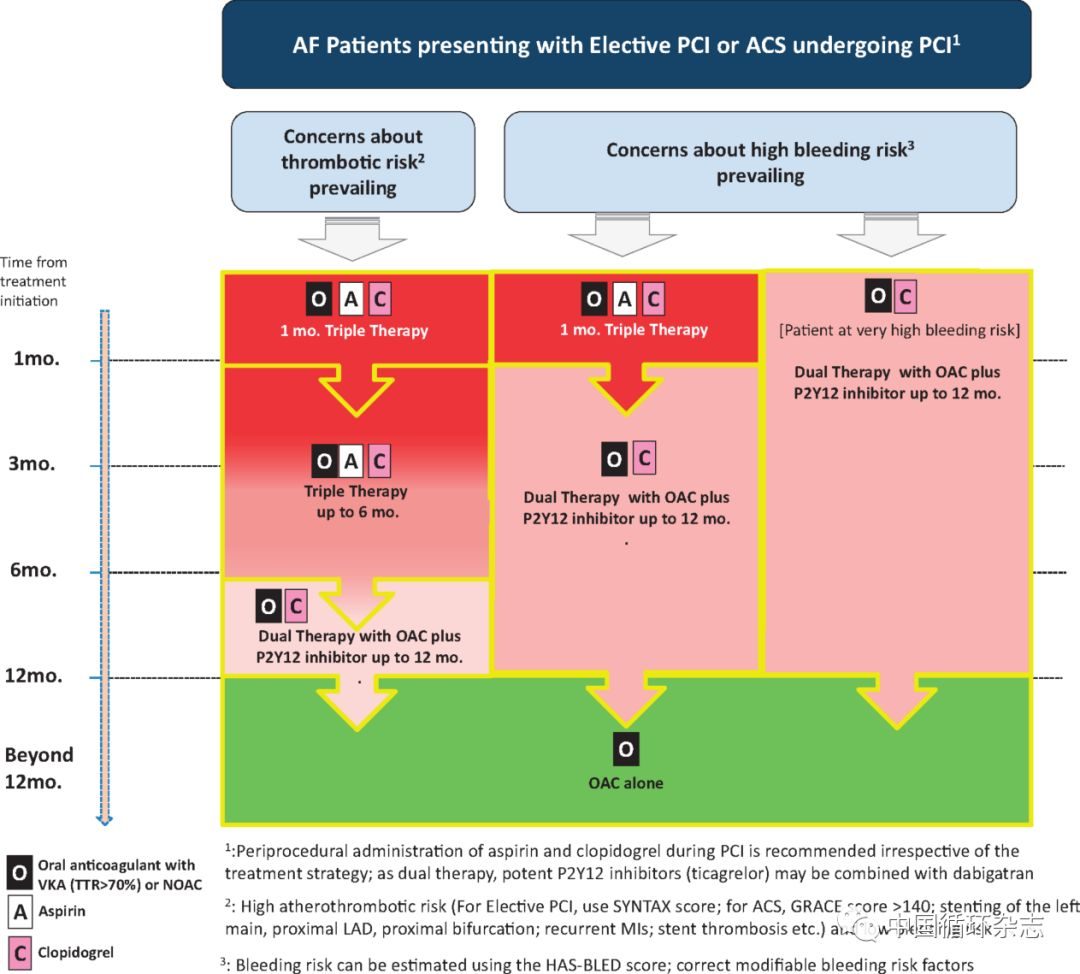
心梗合併房顫
CHADS2-VASc 用於房顫抗凝決策,評分 ≥ 2 建議抗凝。HAS-BLED 用於房顫的出血風險評估,評分 ≤ 2 提示低出血風險。1. 低出血風險者(CHA2DS2-VASc ≥ 2 且 HAS-BLED ≤ 2)建議三聯抗栓持續 6 月(口服抗凝葯+阿司匹林 100 mg/d+氯吡格雷 75 mg/d),之後變更為兩葯聯合 1 年(口服抗凝葯+阿司匹林 100 mg/d 或氯吡格雷 75 mg/d)
2. 高出血風險者(CHA2DS2-VASc ≥ 2 且 HAS-BLED ≥ 3)建議三聯抗栓持續 1 月,之後變更為兩葯聯合的療程視具體情況而定
小結
1. ACS 抗血小板處理:替格瑞洛取代氯吡格雷成為一線用藥;
2. GpIIb/IIIa 抑製劑僅限在術中緊急情況使用;
3. 普通肝素是抗凝的基礎,不推薦與低分子肝素混用;
4. CHADS-VAS 與 HAS-BLED 評估指導心梗合併房顫抗栓方案。


TAG: |