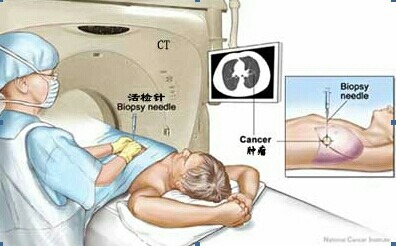
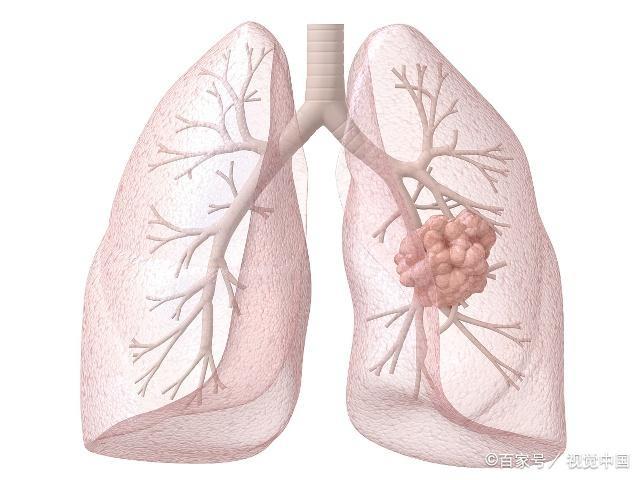
近些年由於肺癌發病率的逐漸升高, 肺癌與良性病變的鑒別影像學不能作為主要的診斷依據。目前病理仍是診斷肺癌的金標準,CT引導下經皮肺穿刺活檢,可以準確顯示腫瘤位置及與周圍組織結構的解剖關係,提供安全的進針部位、角度及深度,患者痛苦很輕,能到理想的病理組織。
此技術對肺部佔位性病變的診斷準確率較高且安全,尤其對纖維支氣管鏡和痰細胞學檢查不能明確診斷的病例,具有重要的診斷和鑒別診斷價值,為臨床診斷肺癌的一種重要輔助診斷手段。
適應症與禁忌症
適應症
(1)肺部出現孤立性結節,性質待定或高度懷疑惡性或不能排除惡性的可能。
(2)肺部佔位通過纖維支氣管鏡,脫落細胞學等檢查陰性,病灶位於周邊部且高度懷疑惡性者。
(3)胸腔積液,胸膜肥厚性病變伴肺內實變的定性診斷者。
(4)肺部多發病變,鑒別診斷較困難者。
(5)放化療前取得病理學診斷或為手術前提供診斷依據,制定治療計劃者。
禁忌症
(1)明顯出血傾向者。
(2)嚴重心臟病者。
(3)惡病質及不合作者。
(4)高度懷疑血管病變者。
(5)慢性支氣管炎合併肺氣腫,肺大泡者。
(6)肺包囊蟲病。
併發症
CT引導下經皮肺穿刺活檢可能出現的併發症主要有氣胸,出血,空氣栓塞和種植等。
氣胸
國內外相關文獻報導氣胸發生率約為6%-35%,一般25%左右,約10.4%的患者需行胸腔閉式引流。
病灶深度與氣胸的發生有關,病灶越深,穿刺針需通過的正常肺組織就越多,發生氣胸的概率越大,當病灶深度大於2cm時,併發症發生率大於50%。
當病灶位於胸壁、縱隔胸膜、肋胸膜、胸膜下或不含氣的肺組織時,穿刺後發生氣胸的發生率明顯減低,病灶距離胸膜越深,氣胸的發生率越高。
出血
肺出血也是肺穿刺常見的併發症,文獻報導其發生率為2.7%-35%,Stevens報告穿刺死亡的23例中,15例為出血。病灶大小是穿刺後出血發生的重要因素。
小病灶往往比大病灶更易發生出血,原因可能是腫瘤小病灶往往比大病灶細胞增生更加活躍,腫瘤血管更加豐富,並且穿刺時由於取材的需要常常貫穿整個病灶,容易刺破增生旺盛的腫瘤血管引起病灶出血。
空氣栓塞
空氣栓塞較為少見,有報導其發生率為2/5000,當出現休克,抽搐,呼吸困難時,應左側臥位,頭低腳高,臥位穿刺較好,不要坐,立位操作。一旦發生空氣栓塞死亡率較高。
空氣栓塞的發生是由於穿刺針橫貫肺含氣腔及肺靜脈腔,形成了瘺管,當肺泡內壓力大於肺靜脈壓力,比如咳嗽,深吸氣時,空氣就進入肺靜脈,形成空氣栓塞。
針道瘤細胞種植
針道瘤細胞種植髮生率為1/10000,細針或吸負壓活檢可避免種植或入血轉移,一般認為10-100萬個癌細胞入血,只有一個轉移灶形成。
感染、發熱
感染,發熱,較為少見。
注意事項
為提高肺穿刺活檢的準確率,減少併發症,我們認為應注意以下幾點:
(1)嚴格掌握適應證與禁忌證,血管性病變、凝血障礙性病變、嚴重肺氣腫、肺纖維化、肺動脈高壓、肺大泡或肺囊腫、嚴重惡病質不能配合均為肺穿刺活檢術的禁忌證。
(2)穿刺前需檢查患者的凝血時間和血小板計數,緊張或咳嗽者術前給予鎮靜或止咳藥,積極與患者溝通,消除其恐懼心理並積極配合操作者。
(3)選擇適當體位使患者比較舒適,便於固定且有利於穿刺,縮短手術時間。
(4)對病人進行呼吸訓練,在定位掃描檢查時囑病人平穩呼吸屏氣;穿刺過程中病人應儘可能在同幅度的平穩呼吸狀態下屏氣,避免呼吸運動對胸膜造成損害以及小結節定位偏差。
(5)選擇病變貼近胸壁或最近的層面,避開肋骨、肩胛骨或其它重要器官。有相關報導併發症的發生與穿刺針所經肺組織的深度呈正相關,當穿刺針所經肺組織的深度超過2cm時,併發症的發生率超過50%。
(6)穿刺針大小以18G較為適宜。針過粗,對肺組織損傷重,易出現併發症;針過細則組織標本過少,影響病理診斷。
(7)避免穿刺到腫塊病變的壞死區,應在病灶邊緣取材,特別是增強後組織強化明顯的區域,病變合併肺不張時,應將二者區分開。
(8)穿刺標本及時用10%的甲醛固定並及時送病檢。
術後護理
1、術後需要在醫院內監測併發症情況:
(1)活檢後進行胸部X光檢查,以監測是否漏氣,避免肺部塌陷。
(2)4小時的關鍵觀察以確保手術的安全,此時一般建議患者盡量少動。局部麻醉或靜脈注射鎮靜劑後,一旦血壓、脈搏和呼吸穩定,患者可以出院回家。
(3)4小時後或第二天,可以進行第二次胸部X光檢查。如果因漏氣而導致X光檢查發現異常,醫生會在胸壁插入一根管子,以排出胸腔內的空氣。肺部恢復正常後,取下該管。
(4)如有其他併發症或不適,請告知醫生並及時處理。
2、離開醫院後:
(1)回家後患者至少在24小時內盡量少動。
(2)穿刺活檢後,活檢部位可能會在數天內變紅或疼痛。按照醫生建議服用止痛藥來緩解疼痛。阿司匹林或其他止痛藥可能會增加出血的機會,確保只服用醫生處方的藥物。
(3)如果使用了鎮靜劑,患者可能需要一天左右的時間才能從藥物中恢復。在這種情況下,應該提前計劃由朋友或親戚送回家。一旦患者回家,他們也應該和患者在一起,直到患者完全清醒。
(4)一般情況下,繃帶可能會在手術後一天取下,患者就可以正常洗澡。
(5)在活檢後的一到兩天內,患者不應該鍛煉身體(如舉重、大幅度爬樓梯、運動等)。此後如果恢復可以的話,患者可以進行正常的活動。如果需要在活檢後不久乘飛機旅行,請諮詢醫生。
(6)當局部麻醉逐漸消失時,活檢部位可能會感到疼痛,但這應該會隨時間改善。患者也可能咳出一點血,但這大多數情況下都是少量的。這些癥狀將在手術後的12到48小時內逐漸消失。
(7)肺萎陷的癥狀,有時在胸部穿刺活檢後出現呼吸急促、呼吸困難、脈搏加快、呼吸時胸部或肩部劇烈疼痛和/或皮膚髮青等癥狀,儘快去最近的醫院急診室。
穿刺活檢是否造成了腫瘤的擴散?
在超音波或CT引導下或直視下進行腫物穿剌活檢術,臨床上確有報導可能出現沿穿剌孔道種植轉移的風險。
以肺穿剌為例,多在CT引導下,穿剌針逐層穿過皮膚、皮下脂肪、肌肉、筋膜、胸膜、肺組織,最後到達肺腫物,取到極少部分組織後沿原路退出。理論上來說,腫瘤細胞有可能沿著穿剌孔道種植轉移,即大家所擔心的「拔出蘿蔔帶出泥」。
但臨床上發生這種轉移概率極低的,早些年有英國學者回顧分析了5500例肺活檢患者,僅有1例出現沿穿剌針道種植轉移,發生率僅為0.018%,而日本學者回顧了9783例肺穿剌活檢患者,僅有6例出現種植轉移,發生率僅為0.06%。
再加上近年來,穿剌針不斷改進,目前所用的穿剌針大多有套管等防護設計,類似原子筆收縮功能的套管保護。
操作時當穿剌針穿入組織,快要碰到腫瘤的時候,就先停下來;然後按一下開關,將帶有凹槽的針芯彈出,扎入腫瘤;再按一下開關,針芯就會回縮到套管內;此時活檢取到的腫瘤組織被封閉在套管內,最後拔出穿剌針。
因此整個活檢過程,所取出的腫瘤組織與穿剌孔道完全隔離,最大程度上降低針道種植、人為播散。
此外,還有患者擔心,腫瘤本身處於一個相對靜止的狀態,人為戳出一個小口,那不是會讓腫瘤細胞四處躥出,通過血液轉移到全身?
需明確一點,即使不作活檢,癌細胞也會照樣擴散或轉移,因為擴散、轉移是惡性腫瘤的特性。臨床上有很多患者被發現患癌時還未進行活檢之前,癌細胞已經「悄無聲息」地通過血液和淋巴管轉移到其他地方,因此腫瘤轉移不該讓活檢「背鍋」。
經過活檢病理學檢查證實為癌症後,立即進行手術、放療、化療等綜合治療,使體內癌細胞得到最大程度的殺滅,亦包括因活檢得以幸運潛逃的癌細胞。所以擔心活檢會引起癌細胞擴散轉移是不必要的。
【重要提示】本公號【jiashushuo】文章信息僅供參考,具體治療謹遵醫囑!