患者,不吸煙的女性,診斷為EGFR、ALK陰性的肺腺癌,一線治療方案為化療。一年後因患者出現腦轉移行放療控制,但腦轉移病灶反覆增大,且曾出現腦疝,現今右側頸部又新增淋巴結轉移,下一步應如何治療,是否需要神經外科介入,是否需要再次行基因檢測?本期病例為你解讀。
1、基本情況
患者,女,47歲,不吸煙。主訴:發現左鎖骨上腫塊10天,PS評分:0分,穿刺細胞學:轉移性腺癌,2015年1月26日入院。


胸部增強CT
輔助檢查:CEA:8.48ug/L,病理:中-低分化腺癌,EGFR(-),ALK(-)。
診斷:右下肺中-低分化腺癌 CT1N3M0 IIIB期,左鎖骨上淋巴結轉移。
治療方案:培美曲塞 800mg d1+卡鉑 500mg d1(2015.2.13,2015.3.8,2015.4.9, 2015.5.17)


化療2周期後,胸部CT


化療4周期後,胸部CT
維持治療:2015.6.17培美曲塞單葯維持化療1次,2015.9.14-2015.12.18每4周,單葯培美曲塞化療。2015.6.29開始放療,胸部PGTV:66Gy/2.0Gy/33f,鎖骨上PGTV:60Gy/20Gy/30f(因皮膚放射反應中,未能行30f,隻行了25f)。2015.7及2015.8因考慮患者意願,隻單純行放療,未能予以培美曲塞單葯同步化療。
患者放療結束後於2015.9.7複查肺部病灶SD,後患者於2015.09.14及10.18單葯培美曲塞維持化療後於2015.11.13複查肺部病灶較前縮小,療效評估為PR,遂於2015.11.20及2015.12.28繼續單葯培美曲塞維持2周期化療。
2015.05.04-2015.12.16複查CEA指標均在正常範圍。


放療療後,胸部CT


單葯培美曲塞維持治療後,胸部CT
生物治療:2016.01.22患者複查胸部CT提示肺部病灶較前相仿,病灶穩定,評估為SD,後因患者體質及其他原因自行要求行生物治療。2016.01.26, CEA:正常,2016.04.26, CEA:6.52ug/L。


2016.07.02,患者出現頭痛,CEA:22.96ug/L,2016.07.06顱腦MRI示:右枕葉異常信號影,多考慮為轉移瘤,肺部病灶仍較前相仿,評估為PD。
2016.07.12,腦轉移放療,PGTV:60Gy/2.0Gy/30f,2016.07.25、2016.08.16同步培美曲塞化療。2016.8.26顱腦MRI示病灶較前有所縮小。


顱腦MRI,病灶較前有所縮小
2016.8.25複查胸部CT,病灶較前相仿,評估療效為SD。


胸部CT,病灶較前相仿
複查隨訪:2016.09-2016-12我院門診複查病情穩定,無明顯臨床癥狀,CEA正常。
2017.1.7CEA:6.77ug/L,胸部CT複查病灶仍較前相仿,評估為SD,2017.1.11,顱腦MRI示右枕葉結節較前增大,全身骨掃描未見轉移。因患者本身不願意行化療,考慮患者意願,建議患者口服阿帕替尼抗腫瘤治療。
患者2017年1月16日出院後至2017年6月未行任何抗腫瘤治療,僅僅因為顱內水腫所致頭痛予以脫水對症治療,2017.6.9入院複查顱腦MRI較2017.1.11再次病灶增大,且CEA上升至18.31ug/L,仍建議患者口服阿帕替尼治療。


顱腦MRI複查對比
2017.7-2017.10在家裡自行間斷口服阿帕替尼治療。
2017.10.27入院複查,胸部CT提示病灶穩定,但腹膜後淋巴結腫大,考慮轉移瘤,CEA:33.99ug/L,顱腦MRI提示病灶與6月9日相仿。
患者2017年11月9日開始行腹膜後轉移性淋巴結局部放療,並於2017年12月14日放療結束出院。腹膜後淋巴結轉移瘤放療後評估CR。


腹膜後淋巴結轉移瘤放療後,胸部CT
2017.12.27複查CEA:29.43ug/L。
2018.01.16複查CEA29.47ug/L,增強CT提示:腹膜後淋巴結較前縮小,右肺放療後較前無明顯變化,療效評估SD,2018.01.20顱腦MRI提示與2017.10.24對比無明顯改變。
患者2018年1月23日因在家突發頭痛及意識不清2小時入我科,顱腦急診CT提示:右頂葉腦轉移瘤並鞍上池及部分腦室閉塞,考慮腦疝形成,經過全力搶救,患者恢復。
顱腦MRI複查對比(與2017.10.24相比大小未有明顯改變)。


顱腦MRI,與2017.10.24相比大小未有明顯改變
2018.3.3顱腦MRI提示:右枕葉病灶大小較2018.01.20無明顯改變,但右側天幕旁新增異常強化影,考慮轉移瘤,不排除2018.01.23腦疝的發生與新增顱內病灶相關。


顱腦MRI,右側天幕旁強化結節影
經過和家屬協商,患者於2018.03.12開始行顱內新發轉移灶局部放療,具體為50Gy/2.0Gy/25f,放療結束後於2018.04.13出院。
2018.06.29再次複查胸腹部CT提示:右肺放療後較前無明顯變化,評估為SD,上腹部CT增強無明顯異常,2018.06.30顱腦MRI提示:右側枕葉轉移瘤較前增大,但右側天幕旁結節影較前吸收,CEA:45.07ug/L。


顱腦MRI(比2018.03.03右側枕葉轉移瘤增大)
2018.10.11全身骨掃描未見異常。
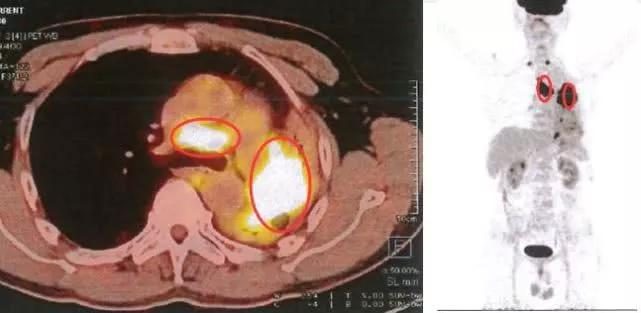
2018.10.12複查胸腹部CT提示:右肺放療後較前無明顯變化,上腹部CT增強無明顯異常,右側頸部新增淋巴結,縱隔淋巴結較前增大,CEA:84.74ug/L,評估為PD。2018.10.13顱腦MRI複查對比,右側天幕旁較前未見明顯改變,右側枕葉轉移瘤較前明顯增大。
顱腦MRI複查對比(右側天幕旁較前未見明顯改變)


顱腦MRI複查對比(右側枕葉轉移瘤較前明顯增大)


頸部增強CT,右側新增淋巴結
2、病史總結:
2015.02-2016.07,患者行4個周期的培美曲塞+卡鉑,8周期培美曲塞單葯治療,同時行左鎖骨上和右肺下葉淋巴結的放療,PFS:17個月,療效PD,後又因腦部右枕葉轉移瘤行放療;
2016.08-2017.10,PFS:14個月,PD,腹膜後淋巴結局部放療;
2017.11-2018.01,PFS:2個月,PD,腦部右側天幕旁出現新轉移灶(再次行放療);
2018.03-2018.10,PFS:7個月,PD(腦部、縱隔淋巴結及頸部淋巴結)。
3、問題討論:
1、該患者是否需要再次行組織基因檢測?
2、如果基因檢測仍為陰性,是否可以考慮予以紫杉醇脂質體/多西他賽聯合貝伐珠單抗抗腫瘤治療?
3、PD1/PD-L1是否適合該患者,治療前需要檢測哪些指標(如正向指標MSI-H、TMB等,負向指標STK11)?
何秀琴:患者目前主要的問題是腦轉移灶,且病灶位置比較表淺,外科手術能否切除一部分病灶,減輕患者腦壓。另外,外科手術去除顱骨後,近距離定位放療療效是否會更好。
塗海燕:患者肺癌初分期為IIIb期,標準治療要麼為同期放化療,要麼為序貫治療,我個人的觀點更認同同步放化療。同時,建議取血液或者右頸部淋巴結做NGS基因檢測,再選擇後續的靶向治療和免疫治療。
黃若凡:患者2018.1.20日顱腦MRI檢查與病灶與前無明顯增大,但僅僅3天后就出現突發頭痛、意識不清,是否應該考慮放療導致的假性進展或腦壞死。另外,患者顱內同一病灶局部進展是可以採取外科介入的,因為患者病灶位置較表淺,邊緣較清晰。
梁曉華: 2016.7患者發生右枕葉的腦轉移以後,考慮兩種治療方法,一是外科介入直接切除,二是立體定向放療,但放療後患者顱腦MRI可見轉移灶密度不均勻,很有可能是有腦壞死和假性進展,這時應積極採取外科乾預治療或者採取化療貝伐珠單抗,對於繼續放療,我個人持反對意見。
劉超英:患者整個治療過程僅做了EGFR和ALK基因檢測還是比較片面的,而且患者出現了縱膈淋巴結、腹膜後淋巴結的轉移,這給取材提供了機會,可以做一個全面的基因檢測。另外,患者治療是以局部放療為主導的治療過程,我認為應該考慮到貝伐珠單抗的應用。
吳一龍:患者治療特點,前期是以化療和阿帕替尼為主的全身治療,後續整個階段都在處理腦轉移。第一,全身治療不容忽視,患者化療以後一年內並未複發,應積極主動考慮繼續全身治療;第二,同一個病灶的反覆增大,需要考慮到放射性腦病,所以我贊同前面幾位專家的觀點,建議神經外科的介入,第三,患者雖未做全身治療,但生存期長達4年,證明其生物學特性的特殊,這種特殊也暗示著患者很有可能有某些驅動基因,所以非常建議基因檢測,特別是腦脊液的基因檢測,以上是我對各位專家的意見的總結。另外,關於超適應症用藥問題,我談談自己的看法。國家衛健委新頒布了新型抗腫瘤藥物的合理應用指南,要求腫瘤科醫生應該嚴格按照批準的適應症開具處方,同時指南給與了腫瘤醫生一定的超適應症用藥使用許可權,包括國內沒有批準適應症但是國外批準的適應症或者國內國外都沒有適應症但有大型III期臨床研究證實藥物使用有效,最後只有正高或副高級別的醫生才有資格使用超適應症藥物。
TAG:肺 |