隨著糖尿病、脂肪肝等發病率的升高,加上非酒精性脂肪肝(NAFLD)往往與糖類代謝異常以及代謝綜合征(MS)等密切相關,MS合併NAFLD患者亦隨之受到越來越多的重視。本文對120例MS合併NAFLD老年患者分組進行營養治療,旨在為臨床營養支持治療時機的選擇提供更多依據。
一、資料和方法?
臨床資料:選取2010年2月至2013年2月期間我院收治的MS合併NAFLD老年患者共120例,其中男性75例,女性45例,年齡為69~90歲,平均(81.2±3.8)歲,均符合MS與NAFLD的相關診斷標準。將120例患者按照隨機數字表法分為A組、B組與C組,每組均40例。排除標準為:①患有胃腸道功能障礙、吸收不良綜合征及衰弱、癥狀明顯的糖尿病、空腸瘺、氨基酸代謝缺陷病以及其他腸內營養治療禁忌症患者;②血壓異常、嚴重肝病等影響NAFLD病情者;③無法行鼻飼進食者;④無法停止使用影響肝功能的藥物治療者,如鈣離子阻滯劑、紅霉素、胺碘酮、雌激素、類固醇激素等患者。兩組患者在性別、年齡、患病程度、生活方式、飲食習慣等基線資料對比無顯著性差異(P>0.05)。120例患者均因吞咽喪失或受損,導致吞咽困難,而無法經口進食,需進行胃腸造瘺、鼻飼管等管飼或全腸外靜脈營養以維持營養。120例患者簽署知情同意並經我院醫學倫理委員會批準。
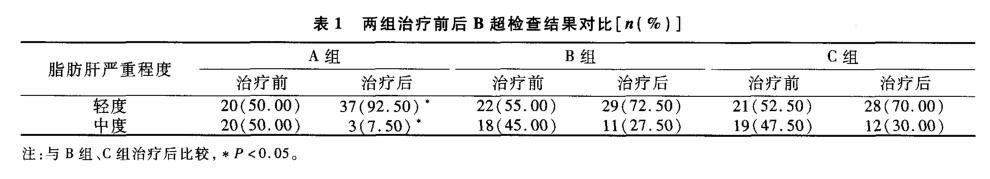
營養治療:兩組患者均進行腸內營養支持治療,A組患者於人院後48h內進行治療,B組於人院48h~4d內進行治療,c組於入院4d~10d內進行治療,具體治療方法如下:根據患者是否患有糖尿病,有針對性地注人不同的腸內營養液,三組均連續使用一個療程,以7d為一療程,且均經鼻空腸管行滴注,並在護理人員的監督下,控制營養液與滴速,首次使用量與滴速分別為500ml與40~60ml/h,確定無不良反應後,再適當增加每El用量與滴速,其中,A組腹脹3例,嘔吐2例,B組腹脹3例,嘔吐3例,C組腹脹4例,嘔吐2例,經轉運站腸外營養治療後,不良反應癥狀均得到緩解。
指標觀察與評定:三組治療前後均進行超音波檢查,並於療程結束後觀察肱三頭肌皮褶厚度(TSF)、體質指數(BMI)、腰臀比等營養指標與總膽紅素(TBIL)、谷丙轉氨酶(ALT)、穀草轉氨酶(AST)、直接膽紅素(DBIL)等肝功能指標以及三醯甘油(TG)、膽固醇(TC)、高密度脂蛋白膽固醇(HDLC—C)、密度脂蛋白膽固醇(LDLC—C)等脂代謝指標,並觀察餐後2h血糖(2hBG)與糖化血紅蛋白(HbAlc)等糖代謝指標。BMI=體重/身高(kg/m);體質量分為:27~29.9kg/m為肥胖,BMI≥24kg/m為超重,18.5~23.9kg/m為正常。超音波檢查的脂肪肝嚴重程度,根據中華醫學會肝病學分會脂肪肝和酒精性肝病學組2010年修訂的非酒精性脂肪性肝病診療指南進行判斷。
二、結果?
2.1三組治療前後超音波檢查結果對比
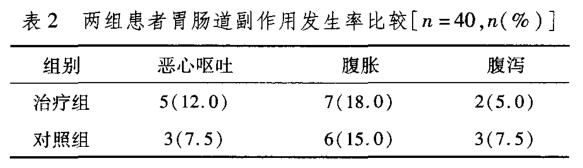
A組患者治療前後的輕度脂肪肝比率變化顯著(X2=15.622,P=0.000),詳見表1。限於樣本容量,三組均未發現脂肪肝消失的病例。

2.2三組治療前後營養指標、生化指標對比
A組肥胖患者治療後的BMI與治療前相比,顯著下降(P<0.05),而B組、C組患者與治療前相比,差異不顯著(P>0.05);同時三組治療前後皮褶厚度、也均無顯著差異(P>0.05)。兩組治療前後生化指標變化詳見表2。


三、討論
素質下降,往往缺乏營養,尤其是多器官功能障礙患MS是體內出現多種代謝異常臨床症候群,往往者,若未及時給與足夠的營養支持,則會導致患者的與NAFLD合併發生,病死率與發病率較高。在Hyo器官功能與結構受到影響],不利於治療效果。在等的研究中證實,脂肪肝與高血脂、高腰臀比、高營養治療方法中,腸內營養更符合患者的生理功能,它不僅可以保護腸黏膜的完整性,而且可以改善腸黏膜免疫功能,保證腸道內固有菌群的正常生長。但目前臨床上對腸內營養治療的時機仍然有爭議,在戴幼竹等的研究中發現,對機械通氣患者於機械通氣開始48h內進行腸內營養治療,比48h後的治療更有效,初步指出了早期腸內營養治療的重要性。然而對MS合併NAFLD老年患者的腸內營養治療時機的相關報導較少。
在本研究中,通過對比三組治療後的結果顯示,採用早期腸內營養治療的A組各營養指標均有所下降,肥胖者的BMI下降最顯著,且治療前後的肝臟超音波檢查結果變化顯著,輕度脂肪肝的佔比出現顯著上升,與劉鵬舉等的報導相符,這說明早期進行腸內營養可以顯著改善MS合併NAFLD患者的脂肪肝。而無論是輕度脂肪肝的佔比,還是營養指標與生化指標,B組與c組患者與治療前相比,均無顯著性差異,且在TBIL、TG、LDL—C、HDL.C等指標出現輕微的上升,這可能是由於在48h內進行腸內營養治療維護了患者的腸黏膜屏障功能,且在一定程度上改變了其腸通透性。該結果提示,於入院48h~4d內及4d-10d內進行腸內營養治療相比,在MS合併NAFLD患者人院48h內進行腸內營養治療,更能改善糖代謝與脂代謝,有效促進患者的肝功能恢復,因此,若患者的腸道功能允許,建議臨床上對MS合併NAFLD老年患者,應及早進行腸內營養治療。
不同的治療時機進行腸內營養支持治療,可能會影響患者的腹脹、嘔吐等併發症發生率,再加上代謝綜合征患者的應激反應劇烈,較早進行腸內營養治療可能會影響其胃腸道功能,導致治療不耐受情況的發生,因此對該類患者腸內營養治療時機的選擇有待更多的臨床證實。此外本研究治療時機的範圍較廣,樣本容量有限,治療時機的選擇爭議較大,且三組指標的對比差異,還可能與患者的胃腸道功能等方面的差異有關,有待進一步取證分析。