胃腸道腫瘤有逐年遞增的趨勢。胃腸道腫瘤最為有效和直接的方法為手術治療。但術中麻醉、術後胃腸道功能不能有效恢復及術後患者應激反應常會導致患者術後出現營養缺乏,嚴重影響手術的臨床療效。術後營養不良不僅會增加術後併發症的發生率,還在一定程度上影響患者生活質量,嚴重者甚至會危及患者生命。我們採用早期腸內營養和腸外營養兩種不同的營養支持方法對患者進行治療,獲得較為有效的治療效果。


一、資料與方法
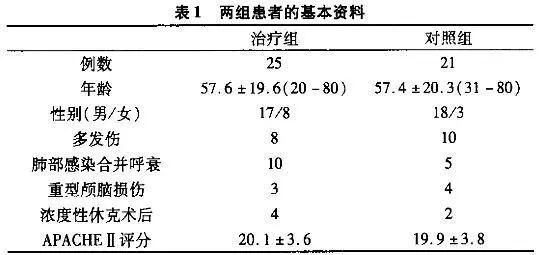
選擇2012年7月至2013年7月我院收治的176例胃腸道腫瘤患者,所有患者均簽署知情同意書,願意積極配合醫護人員開展相關治療,治療方式均採用腫瘤根治性切除術,均無過敏史及嚴重的心、肝、腎等臟器疾病。採用隨機數字表法分為觀察組和對照組,每組88例。觀察組中,男性51例,女性37例;年齡27—79歲,平均年齡53.1歲;體重55—75kg,平均體重62.3kg;胃癌85例,結直腸癌3例。對照組中,男性49例,女性39例;年齡32~75歲,平均年齡54.5歲;體重50~73,平均體重61.9kg;胃癌86例,結直腸癌2例。兩組患者在性別、年齡、平均體質量、平均年齡及癌變部位等一般資料方面差異無統計學意義(P>0.05),具有可比性。
麻醉方式均應用全麻,手術方式均為腫瘤根治性切除術。術後兩組患者除給予常規院內護理措施外,觀察組患者給予腸內營養支持乾預治療方法,應用鼻營養管、鼻空腸管進行管飼,使管端末端置於空腸中上段,術後第1天,經管飼給予等滲葡萄糖溶液500ml,輸注速度初始時應盡量維持在25~35ml/h之間,日後管飼時可於每12~24小時便在初始滴注速度上增加營養液25ml/h,但最大滴注速度不能超過120ml/h,每次滴注應保持持續均勻;術後第2天時,給予腸內營養液1500~2500ml/d,營養液主要包括蛋白質、葡萄糖、脂肪、礦物質、維生素及各種必須微量元素,保證患者每日有120KJ/kg的能量攝入,同時每日有0.20g/kg的氮量攝入。對照組患者給予腸外營養支持療法,即採用靜脈滴注的方式給予營養液,營養液中主要包括脂肪乳、復方氨基酸、葡萄糖、維生素及多種必須微量元素,同時能夠保證患者有120KJ·kg~·d的能量攝入,有0.20g·kg~·d的氮量攝入。兩組營養液給予時間均為7d,患者胃腸道功能恢復後均給予流質或半流質飲食,不足液體量改由靜脈滴注補充。
對患者治療前後體重、白蛋白水準、淋巴細胞及術後情況進行檢測。其中對患者體重的檢測均由專門人員採用科內體重計進行統一的測量和統計;對於患者蛋白和淋巴細胞的測定由院內生化室進行統一測定;術後情況的檢測由科內專門人員進行負責,主要指標包括住院時間、腸道恢復時間、排氣情況及腹部不適發生情況等。
二、結果
2.1兩組患者術後情況比較:
觀察組患者術後住院時間、腸道恢復時間、排氣時間及腹部不良發生情況均明顯優於對照組,差異有統計學意義(P<0.05,表1)。


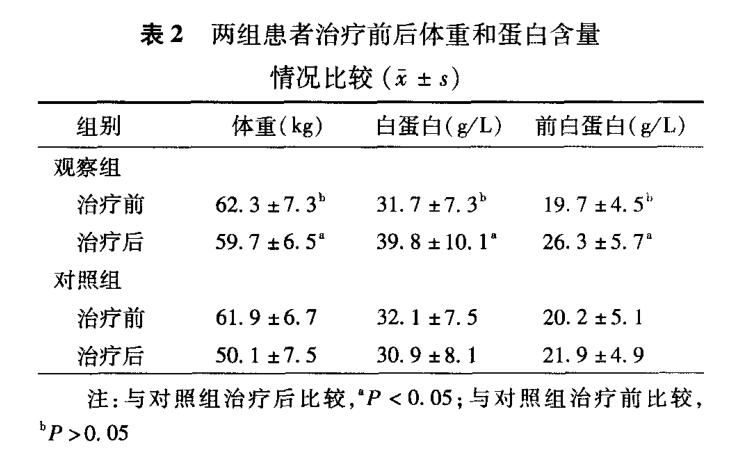
2.2兩組患者治療前後體重、蛋白含量情況比較:
治療前,兩組患者體重、白蛋白及前白蛋白含量水準問差異無統計學意義(P>0.05);治療後,觀察組患者體重、白蛋白及前白蛋白含量水準均明顯高於對照組,差異有統計學意義(P<0.05,表2)。

2.3兩組患者淋巴細胞情況比較
治療前,兩組患者的淋巴細胞各指標間差異無統計學意義(P>0.05);治療後,觀察組患者淋巴細胞總數、CD3、CD4及CD8T細胞比例均明顯高於對照組,差異有統計學意義(P<0.05,表3)。


三、討論
營養支持是指在臨床治療過程中,為有效治療和緩解患者的疾病、增強臨床治療效果,依據營養學基本原理對患者採取的合理膳食營養措施,臨床中又將其稱為治療營養。其形式多包括治療膳、鼻飼、管飼膳、要素膳與靜脈營養等方式J。對於臨床中因疾病或其他因素而導致的不能及時有效獲得充足營養支持的患者而言,該治療乾預措施可以維持與改善患者器官、組織和細胞的功能及代謝,防止發生多器官功能衰竭。
營養支持在臨床具體應用時又分為腸內營養和腸外營養。腸外營養是指應用靜脈點滴的方法給患者供給營養,以便作為手術前後及危重患者的營養支持,全部營養從腸外供給的營養方式稱為全胃腸外營養。對於胃大部切除或全切的患者而言,腸外營養乾預治療措施可有效補充蛋白質,從而維持患者正常的免疫功能,但其亦存在一定的不良影響,會引起腸道屏障功能下降,對患者免疫功能造成不利影響J。腸內營養是指經胃腸道方式提供給患者代謝所需要的營養物質及其他各種生活所必須的營養素的營養支持方式,其途徑有口服和經導管營養兩種,其中經導管方式包括鼻胃管、鼻十二指腸管、鼻空腸管和胃空腸造瘺管4種。腸內營養方式不僅可在一定程度上維持術後患者的胃腸黏膜細胞結構和功能,使其保持正常;而且有利於發揮胃腸黏膜的屏障功能,降低感染的發生,進而降低不良反應的發生。
本研究結果顯示,觀察組患者術後住院時間、腸道恢復時間、排氣時間及腹部不良發生率情況均明顯優於對照組,差異均有統計學意義,說明腸內營養方式的臨床療效確切。同時,經過治療後,觀察組患者體重、白蛋白及前白蛋白含量水準均明顯高於對照組,差異有統計學意義,說明腸內營養的方式更有利於患者對營養物質的吸收。治療後,觀察組患者淋巴細胞總數、CD;、CD4+及CD;T細胞水準均明顯高於對照組,差異有統計學意義,這表明應用腸內營養的方式有助於提高患者機體的免疫力,有利於降低不良反應的發生。
綜上所述,以上兩種營養支持乾預措施均能有效改善胃腸道腫瘤術後患者營養不良癥狀,但相比較而言,腸內營養支持方法不僅能更明顯提高患者的胃腸道功能,改善患者營養狀況,而且還能增強患者免疫力,降低不良反應的發生率,故更有利於患者的恢復,值得臨床中推廣應用。