腦腫瘤
腦主要由兩種細胞組成。腦細胞主要包括神經元(Neuron)和神經膠質細胞(Glial cell)。大腦中50%以上的細胞都是神經膠質細胞,數量上是神經元的3倍。
在這兩種細胞中,掌管思考和記憶的細胞是神經元。但因這個細胞不會分裂增殖,所以不會出現癌化。相反膠質細胞則具有給神經元供給營養、維持腦的形態等機能,並且有分裂增殖能力。

因此所說的惡性腦腫瘤就是膠質細胞發生癌化,一邊破壞周圍的腦組織,一邊向腦內浸潤的狀態。
另外,顱內不僅只有腦,還有很多的組織。腫瘤就從這些組織中出現,惡性度也各不相同,在顱內發病的所有腫瘤總稱為腦腫瘤(腦瘤)。
腦腫瘤的種類和惡性度
腦腫瘤在醫學上被劃分為原發性和繼發性兩類腫瘤。
原發性腦腫瘤一般是在腦膜、腦血管、腦神經、垂體、腦組織以及殘餘胚胎組織內發生。而繼發性腦腫瘤大多是由於身體其他地方的惡性腫瘤轉移到腦部,或者入侵到顱內所造成的。

不管是良性腫瘤還是惡性腫瘤,它們都會不斷長大,在長到一定程度後會導致顱內壓升高,從而壓迫腦組織,嚴重的甚至會奪去患者的生命。

腦瘤能在任何年齡發病。一般的發病年齡段在20~50歲之間。有數據顯示,近年來腦腫瘤已經呈高發趨勢,越來越多的患者承受著這種疾病的侵害,它佔全身腫瘤大概5%的比例。
腦腫瘤的檢查和診斷
赴日精密體檢項目中都有針對腦部的專項篩查。此外,如果患者出現局部癥狀的話,在一定程度就可以診斷是腦的某個部位出現了問題。
確認是腦腫瘤癥狀後,通過基本檢查CT、MRI等拍攝的腦內部的影像就能作出診斷。獲知腫瘤的位置、大小、形狀等特徵,加之現在影像解析度也不斷提高,能夠捕獲初期的5mm左右的腫瘤,同時把握腫瘤的成長速度、形狀變化以及對周圍組織的影響等。

在影像診斷中,可以說一般惡性腫瘤大多形狀不定型輪廓不明確,相反良性的腫瘤則大多輪廓都比較清晰。
另外,也有使用被叫做MRA的攝影機器的,通過給血管內注入造影劑,拍攝血管的狀態,能夠獲得向腫瘤輸送營養的血管以及腫瘤自身的血管性質和形狀等詳細資訊。
腦腫瘤的治療
腦腫瘤的傳統治療方法以手術治療、放射線治療、化學治療的三大治療為中心。近年也有日本醫療機構實施比較先進的免疫細胞療法和光動力學治療等。
對於惡性腦腫瘤以外科手術為中心,放射線治療和化學治療及其它療法同時使用。而對於良性腦腫瘤則僅用手術進行治療。
1. 手術治療
手術治療是腦腫瘤一種最常見、最有效的治療方法。因為這種方法能直擊病灶,對腫瘤進行部分和完全的切除,還能盡量避免對患者神經功能的傷害。隨著顯微神經外科技術的發展,現在很多良性顱內腫瘤都可以通過手術切除的方式達到治療目的。而對於惡性腫瘤,手術治療也能夠切除部分病灶,降低顱內不斷升高的壓力,延長患者的生命,為治癒疾病爭取時間和機會。
專業腦腫瘤專家建議患者首先要進行手術治療,隨後進行有效的綜合治療。
日本具備最新的覺醒下手術技術,患者在手術過程中與醫生進行對話,醫生通過患者的反應可以及時調整,避免術中傷到肉眼難以注意到的神經,大大降低手術風險。我們通過一組圖片來了解一下。




2. 放射線治療
放射線治療是很多神經外科疾病常用的一種治療方式,它也適用於腦腫瘤。放射線治療不僅對手術後殘留的腫瘤治療有效果,而且在腦腫瘤中特別是對轉移性腦腫瘤單獨使用也有很好的效果。原因則是轉移性腦腫瘤與原發性腦腫瘤相比,腫瘤的境界線更加明顯,能夠正確地進行放射線照射。
特別是伽馬刀,不僅有不用剖開頭部、能對手術困難的深部進行治療的優點,而且隻用住院兩晚三天左右,比手術的住院時間能短很多。
另外近年,稱之為使伽馬刀進化的射波刀也已經面世。這個治療機器是在超小型直線粒子加速器(lineac)上安裝機器人臂,不僅能從各種角度對腫瘤進行照射,還能通過電腦修正照射位置的偏差。
這個裝置為了確認病巢的位置,需要安裝網狀的面罩,與伽馬刀不同,它不需要用金屬固定頭部,也比伽馬刀能進行分割照射,所以能對應3cm以上的腫瘤。

質子重離子療法目前療效最好,副作用最少的放射治療方法。
近年來,質子重離子治療在日本和美國應用日益廣泛,且優勢明顯。腦瘤由於其處於較為敏感的部位,周邊布滿豐富的神經血管等原因,以及一些特定病人自身原因無法實施手術,比如糖尿病患者、年齡過大、身體虛弱的病人等等,致使常規手術無法正常進行,影響了腫瘤的治療。
在這種情況下發揮質子重離子線的物理特性優勢,在保護正常組織的同時,給予病灶以最大能量的照射,無疑是最佳選擇。
3. 化學治療
化學治療其實指的是藥物治療,它包括局部範圍的給葯和全身範圍的給葯。局部給葯主要包括瘤腔內給葯、鞘內注射等;全身給葯是讓患者口服或者靜脈注射藥物。
在這兩種方式中,化療藥物的選擇也有一些講究。醫生選擇的藥物遵循的原則有:確保對患者中樞神經無害,能順利通過血腦屏障,在血液和腦脊液中長時間保持高濃度等。
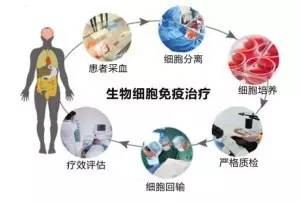
4. 免疫細胞療法
對癌症比較有效的使淋巴球增殖的免疫細胞療法,是近年廣受關注的治療方法。國內外的癌症治療研究報告稱,樹狀疫苗療法對腦腫瘤比較有效。免疫細胞療法作為輔助並提高效果的治療方法來加以利用比較好。
5. 光動力學治療(PDT)
光動力學療法是目前普遍應用於腦膠質瘤手術切除的輔助治療措施。
腫瘤光動力治療(photodynamic therapy, PDT )是上世紀80年代初興起、並在近年發展起來的一種新的治療腫瘤的方法,即利用腫瘤組織對特定化學物質的選擇性攝入,這些特定的化學物質在一定波長的光作用下產生光動力效應而達到破壞腫瘤組織的目的。

光動力學腦腫瘤治療技術是一項在細胞水準清除腫瘤的治療方法。利用光敏藥物特異性尋找腫瘤細胞和腫瘤血管的特點,在經過血液輸送使光敏藥物與每一個腫瘤細胞、每一根腫瘤的血管牢固的結合,使用雷射照射所有腫瘤侵潤區,激活與腫瘤細胞結合的光敏藥物將每一個腫瘤細胞殺死、破壞每一根腫瘤血管阻斷腫瘤組織的供血,在細胞水準將腦膠質瘤徹底清除。
光敏藥物不與正常的生物細胞結合,所以,光動力治療技術不會損傷正常的神經組織。
這種治療方法是日本率先開發的,並在2014年1月被納入保險。
光動力學治療技術對於膠質瘤治療有著明顯的效果,對於腫瘤複發等情況則有可能得到明顯的改善。無論原發還是複發膠質瘤,越早對腫瘤進行光動力治療則獲得的臨床治療效果就會越好。

利用光動力學治療腦瘤的前後對比圖
與手術、放療、化療等常規治療手段相比,光動力療法有如下重要優點 :
(1)對腫瘤細胞具有相對選擇性和組織特異性;
(2)毒性低,安全,不會引起免疫抑製和骨髓抑製;
(3)冷光化學反應,不影響其他治療,與手術、放療和化療有相輔相成作用。放療、化療或手術均不排除PDT,所有接受PDT治療的病人均可同時應用傳統治療;
(4)可作多療程,無藥物耐受性;
(5)治療時間短,48~72小時即可發生作用。
經過多年的臨床實踐和不斷的技術完善,PDT已逐漸成為一項安全、有效的局部治療惡性腦腫瘤或輔助手術清除BAT區域內殘餘腫瘤細胞的治療方法。
隨著光動力學治療技術在腦腫瘤治療中的應用和完善,相信PDT在防止腦膠質瘤術後複發,改善腦膠質瘤患者治療後的生活品質及臨床生存時間方面將發揮作用。

腦腫瘤是進行精密體檢時腦部最容易發現的問題,儘早發現,及時觀察並接受治療意義重大。
對於需要進行腦腫瘤治療的患者,特別是惡性的話,一定要選擇腦腫瘤手術經驗豐富的醫院進行就診治療。日本先進的腦腫瘤綜合治療技術,一定會患者帶來更好的治療效果。