傳染性胰腺壞死是急性胰腺炎的局部併發症之一,死亡率高,經濟負擔重。越來越多的學者開始研究該病的一系列發病機制和治療方案。本文綜述了感染性胰腺壞死的研究進展,從基於動物和臨床實驗的病理學、病理生理學和免疫學基礎研究,到基於臨床和國際共識的診斷和治療方法。 感染胰腺壞死(IPN)是急性壞死性胰腺炎(ANP)的一種嚴重併發症,發病率約佔後者的三分之一,患者死亡率可達10% ~ 20%。儘管重症監護、器官支持、多學科乾預和其他手段日益改善,但IPN仍然是急性胰腺炎患者的主要死亡原因。儘早發現心鈉素患者潛在的IPN風險,並在適當的時候選擇適當的乾預措施,將有助於疾病的診斷和治療。


一、IPN的定義 2014年,中華醫學會外科學分會胰腺外科組編寫的診療指南將急性胰腺炎局部併發症分為四類:急性胰周積液(apfc)、急性nec積液(ANC)、圍壁壞死(WAN)、胰腺假性囊腫(胰腺假性囊腫),其中ANC和WAN的繼發性感染稱為感染性壞死。 二.IPN的診斷 1.早期預測和識別: IPN是急性胰腺炎患者死亡的最重要原因之一。早期預測和識別對疾病的預後有重要意義。臨床參數研究表明,紅細胞體積大於44%,入院後前24小時內未減少,患者並發胰腺壞死的風險增加,而患者48小時內最大平均值大於50%,增加了IPN病的發生概率。Ragesh等人發現急性胰腺炎患者早期(第一周)低血壓和APACHE評分高是IPN晚期的獨立因素。


Talukdar等人在一項涵蓋281名患者的臨床研究中發現,在入院後48小時內血尿素氮上升至5毫克/分升以上的急性胰腺炎患者中,IPN病的風險顯著增加。還有報告證實,患者血清淋巴細胞計數的下降表明IPN病的發生和不良預後。此外,IPN病患者血清白細胞介素-6水準明顯高於無感染的心鈉素水準,這可能是IPN病早期識別的生物標誌物。另一方面,丙型反應蛋白在預測急性胰腺炎和IPN的預後方面幾乎沒有實用價值。從影像學角度來看,劉健等研究表明,EPIC評分能更好地預測ANC對IPN的非吸收性及其結果。 2.診斷2。IPN: 美國胃腸病學協會指南(2013年版)指出,對於胰腺或胰周壞死患者,應考慮IPN病,並住院7-10天,癥狀不改善或惡化。由於病灶有限,這種疾病的早期診斷很困難。日本胰腺炎指南(2015年版)指出,傳統的細針抽吸診斷方法(FNA)不利於縮短診斷時間和改善患者預後。目前,不建議僅用於疑似真菌感染或多種抗生素無法控制的感染。美國胰腺學會指南(2013年版)將包括典型的臨床特徵,如持續發熱、實驗室感染標記物增加和胰周組織積氣,作為考慮IPN存在的指征。


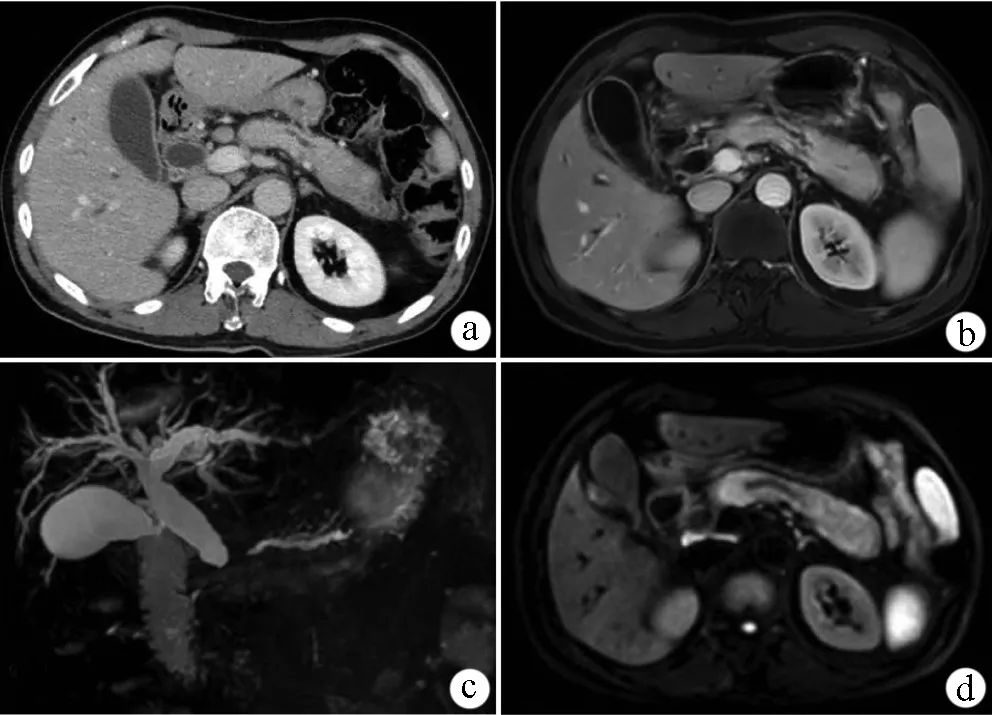
影像學檢查對IPN有很高的診斷價值和明確的意義。研究發現,掃描電鏡顯示胰腺周圍組織呈條狀和絲狀軟組織密度或信號,掃描平面顯示其壁密度相等或稍高,增強掃描無增強。在上述圖像中,當穿刺前或手術前存在胰周氣液平面或氣泡陰影,或胰周組織呈現蜂窩織炎形態特徵時,應考慮IPN。此外,該病可能伴有腎周筋膜改變,有些可能伴有脾缺血和脾靜脈血栓形成。這些體征可能有助於IPN病的診斷。