▲全世界有數百萬人患有1型糖尿病,包括接受胰島素泵的兒童。一項新的臨床試驗表明,高危人群的疾病可能會被延遲。ISTOCK.COM/CLICK_AND_PHOTO
近日,Science報告了一項關於Ⅰ型糖尿病的里程碑發現,標誌著為期33年的疾病探索征程達到了巔峰——在高風險的年輕人中,這種疾病首次被明顯推遲。研究人員發現,2周的靜脈注射實驗性藥物治療可以讓疾病推遲約兩年。這項結果同時在舊金山舉行的美國糖尿病協會會議和《新英格蘭醫學雜誌》(New England Journal of Medicine)上進行發布。
目前,1型糖尿病治療的主力軍仍是97年前發現的胰島素。加州大學舊金山分校的免疫學家,研究小組的成員之一,Jeffrey Bluestone說,臨床試驗的成果開闢了新的篇章。「一方面,這個發現著實令人興奮;另一方面,這意味著,真正艱苦的工作要開始了。」如何去推動這種治療方式和探究最可能收益的人群,這是需要我們思考和努力的方向。
該臨床試驗於8年前開始,納入76名受試者,每個人患Ⅰ型糖尿病的風險都極高。其中最年輕的為8歲,最年長的為40多歲,近四分之三的人年齡在18歲以下。在這種自身免疫性疾病中,身體攻擊胰腺中那些產生胰島素以控制血糖水準的細胞。當糖尿病被診斷出來時,這些被稱為β細胞的胰島素生成細胞大多數都已消失殆盡。
美國有超過一百萬人患有Ⅰ型糖尿病,這需要持續關注血糖水準和注射胰島素以維持生命。 該病症存在長期併發症的風險,包括心臟病,失明和腎衰竭。當研究人員開始預測具有該疾病家族史人群的糖尿病風險時,很顯然,預防是下一步措施。但在美國和歐洲進行的大量預防試驗 - 測試諸多藥物,從口服胰島素到高劑量維生素B - 結果是令人沮喪的,儘管某些亞組患者有所收益,但沒有一項研究獲得廣泛成功。「這是一個完全令人失望的領域。」負責新臨床試驗的耶魯大學內分泌學家Kevan Herold如是說。
隨著時間的推移,科學家們了解到,Ⅰ型糖尿病早在確診前好幾年便開始萌芽。免疫系統的「哨兵」T細胞引發了機體對胰腺的微妙攻擊。這些攻擊可通過血液中的抗體標記物檢測到。在這場平靜的戰鬥中,胰腺中的β細胞仍然完好,這就提供了一個關鍵的窗口,以進行乾預和拯救。
多年以前,Herold和Bluestone同為芝加哥大學的新晉研究人員,在此期間兩人結下深厚的情誼,這為後來的科學成功奠定了基礎。
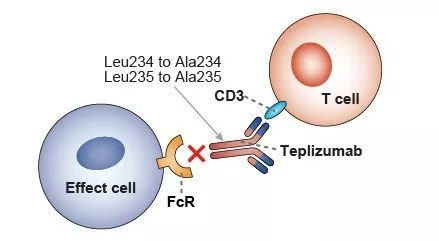
Bluestone在他的實驗室設計了一種抗體藥物,它通過靶向稱為CD3的細胞表面上的分子,來關閉活化的T細胞。Bluestone認為,通過鈍化活化的T細胞,這種抗CD3抗體可以阻止自身免疫攻擊。當他開始工作時,Bluestone打算將它用於治療接受腎臟移植的人,因為身體的T細胞經常攻擊一個新器官。但最近移植患者的有效藥物已經上市,製藥公司也並不感興趣。「就這樣,我的計劃泡湯了」Bluestone說。
但是,Bluestone的想法給了Herold啟發:如果抗CD3可以對抗T細胞對胰腺的攻擊,是否Ⅰ型糖尿病可以得到控制?
在20世紀90年代早期,研究人員在動物發病之前,將抗CD3注射到糖尿病模型小鼠中。研究發現,這樣的措施使他們當中許多小鼠不發展成糖尿病。
另一個開創性的時刻出現在1994年,當時在巴黎內克爾兒童醫院(H?pital-Necker Enfants Malades)的法國免疫學家Lucienne Chatenoud和Jean-Fran?ois Bach報導稱,抗CD3在新診斷的小鼠中逆轉了糖尿病。這對搭檔還對藥物的使用時間進行了優化:對於T細胞加速並出現胰臟病變、正處於或剛剛發展成糖尿病的動物,這種藥物似乎效果最好。
邁阿密大學內分泌學家Jay Skyler表示:「如果你還沒有太多T細胞激活,那就沒什麼可以阻止的;但如果藥物太晚介入,那就不盡人意了。」
2000年,Herold將研究對象從小鼠轉移到人類身上,但抗CD3的預防研究帶來了倫理方面的挑戰。預測誰會患上糖尿病的技術手段尚未成熟,而向那些可能永遠不會生病的人提供一種具有潛在風險的實驗性藥物,這樣的想法令人擔憂。
此外,糖尿病也是一種兒童疾病——半數患者在12歲之前就被診斷出患病——這加劇了預防試驗的倫理困境。因此,Herold轉而關注那些最近被確診的患者。他希望抗CD3可以幫助他們保留僅存的少量β細胞,防止這些細胞隨著疾病的進展而被破壞。他推論,這種保存可能意味著注射更少的胰島素和更好地控制血糖水準。
2002年,他的團隊在《新英格蘭醫學雜誌》上發表報告稱,接受治療一年多後,12名接受治療的患者中有9人維持或提高了胰島素的生成。其他抗CD3的試驗在新發患者中獲得進展,並取得了很大的成功。

然而在2010年,該計劃陷入停頓:兩家製藥公司報告表明,兩種不同的抗CD3抗體,其中一種是Bluestone幫助設計的抗體,未能在新診斷人群的大型試驗中達到目標。人們對它失去了信心。
儘管如此,Herold,Bluestone,Skyler和其他一些人仍持懷疑態度。他們堅持認為,試驗的失敗可能是因為,製藥公司的試驗依賴的劑量過低,或是招募了沒有自身免疫性糖尿病的參與者。因此, Herold說服了一個名為TrialNet的糖尿病臨床試驗網路來支持一項關於抗CD3的預防研究。2011年,它向志願者開放,測試了Bluestone設計的一種名為替普利珠單抗(teplizumab)的藥物。試驗小組專註於招募與Chatenoud和Bach數年前試驗成功所用老鼠相似的參與者-它們的血糖和血液抗體不穩定,在糖尿病的邊緣徘徊。
基於這一組合,研究人員估計參與者在未來5年內患糖尿病的幾率為75%。多年前,TrialNet在北美、歐洲和澳大利亞建立了一個龐大的篩查中心網路,旨在追溯Ⅰ型糖尿病的自然歷史。研究人員正是利用了該技術網路對參與者進行了鑒定。
試驗原計劃的144人最終被縮減到76人,Herold推測,可能是因為其他的預防試驗失敗,並且替普利珠單抗在大型製藥公司的研究中亦是如此,所以人們才會猶豫。該試驗中,44名志願者服用替普利珠單抗,32名志願者服用安慰劑,兩組患者均接受了連續14天的靜脈點滴治療。這意味著替普利珠單抗需要非常出色,才能看出治療和安慰劑之間的區別。
去年年底分析數據時,Herold拖延了,因為他擔心失敗。然而,兩組之間的差異在統計學上是明顯的。在治療組中,確診糖尿病的平均時間是4年多一點,而安慰劑組則是2年。服用實驗藥物的患者中,43%的人在5年後患上糖尿病,而服用安慰劑的患者中,這一比例為72%。這些數據說明,接受替普利珠單抗治療並具有某些基因變異的患者似乎特別有可能避免疾病的侵擾。
「我原以為這個試驗難以收到成效。」Chatenoud沒有參與這項試驗,當他看到該藥物在這麼少的病人身上顯示出效果後評價道,「這些數據首次表明了,Ⅰ型糖尿病的惡化有可能得到控制,這就是為什麼我認為這是如此有意義的工作。」
儘管一些研究人員將這項研究描述為一項預防試驗,但Herold急忙指出,嚴格來講,這項研究的目的是測試疾病發作是否延遲,而不是預防。測試預防可能意味著等待參與者死亡,以確認他們沒有患糖尿病——這顯然是不可行的。不過,他和其他人也想知道,是否有能夠一部分人身上到達真正預防的目的,這將需要許多時間來探究。
即使只有兩年的疾病延遲,那也是意義非凡的。佛羅裡達大學糖尿病研究所的病理學家Mark Atkinson提到,「不得不說,這將減少父母夜間起床為孩子檢測血糖的時間,同時還可能降低長期併發症的風險。兩周的替普利珠單抗使用對於額外的無糖尿病時間來說是『一個很小的代價』。」
到目前為止,已有超過800人接受了治療,副作用並不是人們所擔心的。研究中常見的副作用包括皮疹和白細胞計數低,均可以在幾周內解決。
現在最大的問題是,接下來會發生什麼?一些人說,對替普利珠單抗進行更大規模的預防試驗可能具有挑戰性,因為現在給年輕人服用安慰劑可能很難被證明是正確的。其中一個主要障礙是,雖然Herold的試驗主要針對的是那些有一級糖尿病親屬的患者,但至少85%的糖尿病患者沒有家族病史,這意味著需要進行大規模的篩查,以覆蓋所有有患病風險的人。「誰來買單?公眾會參與嗎?」Atkinson很好奇。
但是不管接下來發生什麼,Herold希望他的研究能成為Ⅰ型糖尿病治療探索過程中的一個轉折點。
資料來源:https://www.sciencemag.org/news/2019/06/milestone-trial-experimental-drug-delays-type-1-diabetes
文章版權歸【美柏醫健】所有