來源丨醫學界腫瘤頻道
2018年5月14日,由四川省人民醫院牽頭的五院聯合會診跨地域盛大召開,此次遠程會診由來自四川省人民醫院、廣東藥科大學附屬第一醫院、哈爾濱市第一醫院、中山大學附屬中山醫院及西南醫科大學附屬中醫醫院五家綜合性醫院的專家共同參與,四川省人民醫院曾銘主任主持。
本文擷取其中精彩病例和MDT會診內容與大家分享。




首先來自中山大學附屬中山醫院的李民英主任為我們帶來了一個晚期直腸癌病例。
病情介紹
1. 患者,男性,64歲。
2. 主訴:排便習慣改變、便血伴消瘦2月余。
3. 輔助檢查
化驗:血常規:未見異常。腫瘤標誌物:CEA:5.6ng/mL、CA19-9:640.3U/mL。
-
電子腸鏡:直腸距肛門約8cm處見一菜花樣腫物,腸腔狹窄,腸鏡不能通過,腫物表面潰爛,質硬脆,易出血(取活檢)。病理報告:(直腸)符合中分化腺癌。
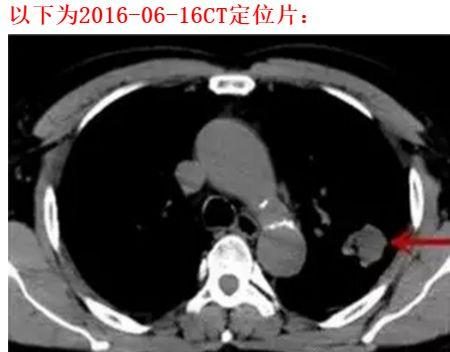
CT檢查:1)直腸上段腸壁增厚,輕度不均勻強化,腸腔狹窄,腸旁淋巴結腫大(28mm×19mm,不均勻強化),符合直腸癌改變;2)右中肺單髮結節,23mm×16mm,邊緣清晰,輕度強化,疑為肺內轉移瘤;3)雙肺氣腫,多發肺大泡,伴少量纖維化灶。


PET/CT:1)直腸中上段結節狀高代謝病灶,符合直腸癌表現,病灶局部突破漿膜層可能;2)直腸周及骶前區多發高代謝腫大淋巴結,考慮轉移;3)右肺中葉高代謝結節,考慮單發轉移。
入院診斷
1)直腸癌並肺轉移(cT3N1M1,ⅣA期);
2)雙側肺氣腫。
治療經過首次住院治療: 2018-3-11行FOLFOX方案化療1程(雙周方案),化療後出現Ⅳ度骨髓抑製(PLT 23×109/L)。
第二次住院:2018-4-20始接受直腸癌術前放療(46Gy/2Gy/23)+同步CF化療。
現患者一般情況可,無特殊不適。
根據此病例,Watson提供如下的方案:




1. 患者直腸癌並肺轉移(cT3N1-2M1,ⅣA期)。但考慮肺單發病灶可切除,按照局部晚期制定治療方案,這例病例給予術前新輔助化療+同步放化療+手術+術後化療。各位專家如何看待其中存在推薦方案的不同?
2. 目前有推薦短療程放療,具體方案為5×5Gy,放療後1周內手術。各位專家對短療程方案有何經驗和建議,臨床上如何掌握適應症?
3. 指南推薦肺部轉移灶採取手術切除,如果分期手術,什麼時間是較合適的手術時機?可否行SBRT?
討論部分廣東藥科大學第一附屬醫院王希成主任:
1. 對於晚期直腸癌患者,認可 watson 推薦的化療→同步放化療→手術的治療順序。
2. 對於肺部轉移病灶的治療,應該是在原發病灶控制穩定的基礎上開始的,無論是手術還是SBRT治療對這例患者都是合適的。
哈爾濱市第一醫院臧家蘭主任:
watson推薦的方案與該患者具體實施方案的差別在於,術後是否需要繼續化療。若術前化療後是否可不再行術後化療仍需更多的循證醫學證據。
西南醫科大學附屬中醫醫院楊忠明主任:
1. 該患者為首診為IV期直腸癌 單發肺轉移,且該轉移灶靠近胸壁,對於該轉移灶而言,結合指南推薦,可以考慮對於實施胸腔鏡手術切除治療。
2. 對於IV期直腸癌患者,若全身治療敏感,應該先行2-3周期的全身化療,再考慮轉移病灶的局部處理。
四川省人民醫院曾銘主任:
1. 這例病例系T3N1M1 IV期直腸癌,肺記憶體在寡轉移。先行新輔助治療無爭議,討論核心在於化療是手術前還是術後進行更為合適。但無論哪種治療模式,原發灶及轉移灶均需要接受局部治療。直腸局部放療,而肺內孤立轉移灶可以通過胸腔鏡、射頻或SBRT實現R0切除。若遠處轉移的腫瘤負荷重,存在其他部位顯微鏡下微轉移病灶的可能,此時watson推薦的方案先化療再手術更有利於控制病情、實現腫瘤原發病灶及轉移病灶降期。
2. 短程放療由波蘭提出,優勢在於放療時間短,但因放療後手術中發現局部水腫更加嚴重,目前北美大尚沒有採納這種放療方式,而且近期有III期試驗證實長程放療後手術R0切除率更高。我個人更推薦長程放療。
3. 對於寡轉移病灶的治療無論是消融或是切除都是必要的。對於這例患者,全身化療在肺轉移灶方面並沒有達到理想的降期;若該患者一般情況允許,可以再行數周期化療再考慮行胸部病灶SBRT,且轉移灶靠近胸壁,SBRT的劑量控制在30Gy以下,可以達到控制病灶,緩解胸痛的效果。這例患者總體預後不錯。
2 病例探討二第二例晚期肺腺癌的病例,由來自廣東藥科大學附屬第一醫院的王希成主任分享。
病情介紹1. 患者,女性,43歲,非吸煙
2. 主訴:確診左下肺腺癌4年余,言語欠流利11月
3. 現病史:2013-11因「反覆咳嗽、咳痰3月余」就診於我院胸外科。
全身PET/CT檢查提示:左下肺背段團塊高代謝灶,考慮中央型肺癌,伴左下葉阻塞性肺炎、肺不張。左側胸膜轉移,伴左側少量積液。
腦MRI提示:右側腦乾、左側額頂葉多髮結節,結合病史考慮轉移瘤。
中山大學附屬腫瘤醫院行細支氣管鏡檢查病理活檢:中至低分化腺癌。
基因檢測報告示:KRAS基因為野生型,EGFR基因為突變型,19號外顯子L747-T751>P缺失突變。
入院診斷
左下肺腺癌伴腦轉移 cT4NxM1c ⅣB期 ( EGFR 19號外顯子突變)
治療經過1. 一線治療方案:
2013-12至2016-11口服吉非替尼片(0.25 qd )
同期局部治療:2015-03-12至2015-03-20行左肺病灶立體定向放療,劑量25Gy,定期複查,療效評估PR
2016-11胸部CT提示進展(左側胸腔大量積液,原發病灶明顯增大)。療效評估PD。
PFS 36m
2. 二線治療方案:
2016-11至2017-5患者自行口服AZD9291
2017-4送檢T790M基因檢測陰性
期間未定期複查
2017-5-22 因「胸悶癥狀加重」複查胸部CT:左肺門區腫塊(大小約39×39×57mm)及左肺門淋巴結、左下肺阻塞性肺炎或部分肺不張,較前進展。左側胸腔積液(部分葉間積液)較前增多。療效評估PD。
PFS 6m?
3. 三線治療方案:
2017-5至2017-9行培美曲塞(0.8)+奈達鉑(40mg d1-3)方案化療聯合化療6程。2程、4程、6程化療後評估為PR。
2017-10-10至2017-10-30行培美曲塞單葯維持治療2程。
8程化療後複查CT提示,左側胸腔積液明顯增多,原發灶稍增大,總療效評估PD
PFS 6m
4. 四線治療方案:
2017-12至2018-05患者自行口服吉非替尼靶向治療。
期間無明顯主訴不適。未定期複查。
2018-5-8外院複查CT提示肝新發病灶。療效評估PD
PFS 6m?
5. 本次2018-05-10入院
言語稍欠流暢,未訴其他不適。查體:ECOG 1分,NRS 0分。神志清,對答切題。步態平穩,言語欠流暢。全身淺表淋巴結未及腫大。呼吸平順,左肺呼吸音較右肺呼吸音減低,左下肺叩診實音,右肺叩診清音。雙肺未及明顯囉音及胸膜摩擦音。
輔助檢查:
1. 2018-05-11胸腹CT:左肺門區腫塊(20*17*30mm)及左肺門淋巴結較前略縮小,原左下肺肺不張基本復張,左側胸腔包裹性積液較前明顯吸收,左肺炎症,建議治療後複查。新發肝右葉團狀結節狀病灶(34*46mm),考慮轉移瘤可能性大,需與肝膿腫鑒別。


2. 2018-05-11頭顱MR:與2017-06-16頭顱MR片平掃比較,新發小腦蚓部小結節(4mm),考慮轉移瘤;左側大腦額頂葉、右側小腦半球病灶較前略縮小。右額葉(原轉移瘤處)情況同前相仿。


3. 2018-05-14 ECT:左側第1、2、4-6肋骨及左側鎖骨胸骨端濃聚影,不除外骨轉移可能。
新發病情:新發肝、腦病灶,療效評估PD。
目前診斷:左肺腺癌伴腦、肝、骨多發轉移
確診至今OS為53個月。
Watson提供如下的建議:
1. 可考慮TKI聯合抗血管生成治療;
2. 可考慮靶向藥物與化療聯用或序貫使用;
3. 對轉移灶可考慮加用局部治療提高疾病控制率。
討論問題1. 由於原發灶病情控制良好,轉移灶進展,是否存在腫瘤異質性?行肝穿刺活檢,明確是否為轉移瘤?
2. 治療如何選擇,紫杉醇/吉西他濱/多西紫杉醇/諾維本等單葯化療?
3. 肝臟轉移瘤的局部治療?
4. 是否考慮做基因檢測,找尋額外突變靶點?
討論部分中山大學附屬中山醫院李民英主任:
1. 這是一例從EGFR-TKI治療中獲益的病例,有肝臟新發病灶,考慮吉非替尼耐葯,既往原發病灶控制良好,可以判定為吉非替尼治療有效的病例,但治療期間欠缺顱腦病灶的監測。
2. 關於二次活檢,出於基因監測的目的可以進行,但為了明確診斷沒有活檢的必要。在原發病灶以及腦轉移灶進展的情況下,肝臟新發病灶首先考慮為轉移癌。
3. 治療上建議全身治療,如多西他賽、單葯化療。或者考慮入組臨床試驗、例如目前正在入組的免疫治療等項目。至於肝臟局部治療,考慮在全身治療穩定或好轉的基礎上加用。
對於全身治療,在化療的基礎上可以聯用抗血管生成藥物;針對肝臟轉移可以考慮採用局部射頻消融等方法控制。
四川省人民醫院曾銘主任:
1. 為明確腫瘤異質性問題,行後續三代TKI藥物而進行二次活檢是有必要的。
2. 肝臟作為單發病灶,治療上可考慮射頻、SBRT等方式。
3 病例探討三西南醫科大學附屬中醫醫院腫瘤血液病科團隊分享了一例小細胞肺癌的病例。
病情介紹1. 患者,男性,52歲
2. 主訴:反覆咳嗽咳痰6月余
3.輔助檢查
1) 胸部CT(2017-11)示左肺中央型肺癌伴左肺下葉阻塞性肺炎可能性大,雙肺肺氣腫;縱隔多發淋巴結腫大。
2) 纖直鏡病檢:「左肺下葉」小細胞肺癌。
入院診斷左肺下葉小細胞癌(局限期VA分期;T2aN2M0 III期 AJCC分期)
治療經過1. 2017-12-05、2018-01-02予以EP(依託泊苷 0.1g d1-3+順鉑 40mg d1-2 30mg d3)兩周期化療,療效評價SD。
2. 後調整化療方案行2周期IP(伊立替康+順鉑)方案化療,化療結束後複查胸部CT示左肺下葉處團塊影與2018/01/30比較腫塊稍增大。
3. 患者於2018-04-05開始同步放化療,具體劑量D95: GTV 60GY/30F/6W,單葯順鉑 50mg Qw. 放療結束後複查胸部CT示與2018/04/03比較左肺門腫塊縮小。
Watson提供如下後續維持治療的建議


1. 後續維持治療?
2. 患者後續出現腫瘤進展的治療方案?
3. 患者預防性腦部照射?
討論部分此患者似乎對於化療不甚敏感,這與普通的小細胞肺癌不同,但此時行二次活檢可能會取得較多壞死組織,建議覆核原有病理標本後考慮後續維持治療。
哈爾濱市第一醫院臧家蘭主任:
1. 這例患者使用EP方案時,化療劑量較低。小細胞肺癌對於化療的敏感性往往和劑量強度相關,若按體表面積計算後酌情增加劑量或許可以達到更好的療效。
2. 後續維持治療可按常規SCLC的三線化療方案選擇。
四川省人民醫院曾銘主任:
1. 這例小細胞肺癌對於單獨化療的反應遠遠不及放化療聯合,可能存在腫瘤異質性問題。因為部分小細胞肺癌中會混合有鱗癌或其他病理類型成分,若病情出現進展,可以考慮二次活檢。
2. 全腦預防照射(PCI)對於局限期SCLC的改善雖不如廣泛期顯著,但對生存期的延長仍有意義。
(本文為醫學界腫瘤頻道原創文章,轉載需經授權並標明作者和來源。)
TAG: |