慢性蕁麻疹是一種常見的過敏性疾病,是皮膚科門診的常見病。近年來隨著環境汙染越來越嚴重,加上新的人工合成品層出不窮,人們暴露於各種過敏原的機會增加,慢性蕁麻疹的發病率呈上升趨勢。
疾病介紹
慢性蕁麻疹是指由各種因素致使皮膚、黏膜和血管發生暫時性炎性充血與組織內水腫,病程通常大於6周。慢性蕁麻疹在各個年齡段的人群中均有發病,發病後常會有反覆發作的現象,並且會有較為明顯的風團和瘙癢癥狀。慢性蕁麻疹的病因較多,其中飲食因素、藥物因素、感染因素、蚊蟲叮咬、植物影響或物理因素等均可導致患者發病,發病後經常難以確定其具體發病原因,導致臨床治療方案的確定受到影響,增加患者治療的難度。
發病機制
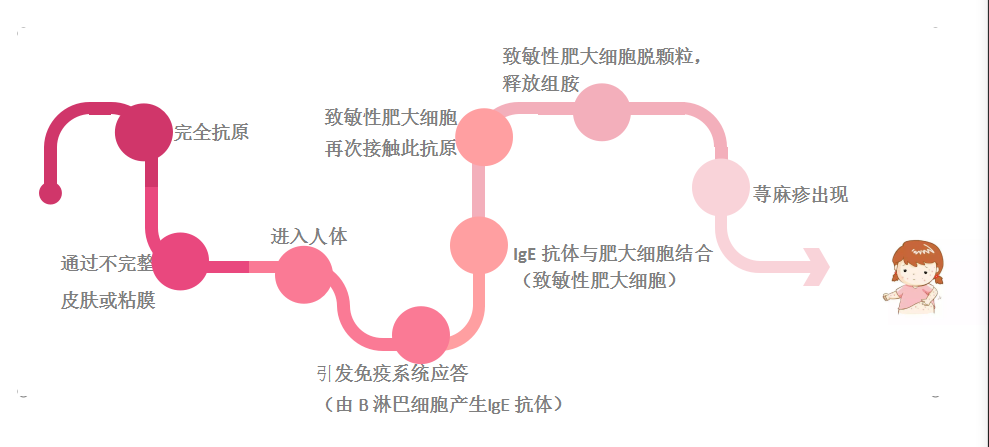
臨床上研究發現 ,常見的發病機制主要有:1)體內輔助性T細胞(促炎因子)與抑製性T細胞(抗炎因子)失衡導致;2)經典的Ⅰ型變態反應:人體在變應原誘導下產生IgE,與嗜鹼性粒細胞和肥大細胞表面IgE受體的結合,使機體處於致敏狀態;3)自身免疫機制,慢性蕁麻疹可發生於任何年齡與性別,但女性成人患者更多見,部分患者呈家族遺傳傾向;4)飲食的影響,接觸食物可通過IgE和非IgE兩種方式介導蕁麻疹。
治療策略
目前蕁麻疹治療策略的更新很大部分基於發病機制再認識。體現在:
1.慢性蕁麻疹的發病機制是多元化,經典的I型變態反應在發病中的地位受到挑戰,盲目開展變應原檢查甚至脫敏治療,顯然是不合理的;
2.慢性蕁麻疹發病機制中的核心問題是肥大細胞活化,免疫和非免疫機制均參與肥大細胞活化,尤其是非免疫因素在蕁麻疹發病中起重要作用,使得臨床上對病因學分析和解釋十分困難。因此治療的現狀仍然以控制癥狀為主,開展病因治療價值有限;
3.抗組胺藥物仍然是慢性蕁麻疹治療的基本用藥,但要關注抗組胺葯治療策略的變化;第二代非鎮靜的抗組胺藥物是治療慢性蕁麻疹的首選,無效或治療反應較差時的基礎是抗組胺藥物不能全面阻斷肥大細胞活化後三個事件,包括脫顆粒、炎症因子合成和釋放以及攝護腺素代謝等,主張以增加劑量為優先選擇原則;考慮到多種環節參與蕁麻疹發生、發展,聯合用藥應以第一代抗組胺藥物首選。
儘管治療的方法很多,但也只能暫時緩解癥狀,複發是難免的;避免過敏原儘管對一些患者有效,但對於那些蟎蟲、粉塵、花粉等過敏的患者來說,如何避免這些過敏原有著實際的困難(這些過敏原佔已檢出過敏原的70%~90%)。因此慢性蕁麻疹不僅給患者帶來了巨大的痛苦,也給醫生帶來了巨大的挑戰。
免疫療法
隨著免疫學的發展,針對過敏體質,國內外越來越多的專家學者提出了益生菌免疫療法,通過補充專用抗過敏益生菌去控制IgE的生成,同時調節免疫細胞平衡,取得了良好的成效,比如適合亞洲人體質的抗過敏益生菌利敏舒,一方面能夠迅速降低體內IgE生成,控制蕁麻疹的癥狀,另一方面益生菌本就是對人體有益的活性微生物,有助於大量抗過敏有益活菌在腸道內定殖,維持健康T細胞的免疫平衡,能有效減免蕁麻疹的複發和其他過敏性疾病的發生。
西班牙雷奧雷利奧聖馬丁德爾Blimea醫療辦公室E. Díaz Ruisánchez在研究發現,一種由乳酸桿菌和雙歧桿菌組成的益生菌組合(利敏舒)能夠幫助維持機體消化系統和部分免疫系統的健康,於是推測這用益生菌組合能夠通過增加機體調節性T細胞的比例來發揮作用,從而增加機體抵禦過敏性疾病的耐受性。
研究人員彙集了159例蕁麻疹患者,研究人員將它們隨機分為兩組,一組接受利敏舒益生菌療法,另外一組服用安慰劑。在為期12周的研究過程中,每周研究對象都會通過在線調查來反應機體的不適程度。隨後研究人員對參與者糞便樣本中的DNA進行分析,以確定其機體中腸道菌群的改變情況,因為益生菌能夠將有益菌輸送到腸道組織中。DNA檢測結果表明益生菌成功進入到了參與者機體的腸道中。
隨後研究人員在春季過敏高峰時進行了相關實驗,相比安慰機組研究對象而言,攝入益生菌治療的研究對象表示生活品質得到了改善,比如遭受花粉過敏引起的蕁麻疹癥狀明顯減輕了。利敏舒益生菌通過調節胃腸道環境,改善腸道菌群的平衡使之達到穩態平衡;通過誘導免疫細胞釋放細胞因子,改變抗炎因子(Th1)/促炎因子(Th2)的平衡,促進Th1型免疫反應,抑製Th2性免疫反應。
人體過敏性疾病問題通常都是由體內菌群失衡引起的,決定因素是微生態的平衡。因此,可通過使體內菌群重新達到生態平衡來實現緩解與治療的目的。而抗過敏益生菌可參與IgE介導的免疫變態反應,通過測定人類樹突狀細胞與抗過敏益生菌利敏舒共同培養後,使過敏原無法與體內的IgE抗體結合,從而不再發生過敏的系列生化反應。