都說細節藏於魔鬼,有時候一些我們不注意的細節,往往都會藏著死神。
這是之前一個美國的真實案例,只因一張閃光燈拍下的照片,誰也沒有想到這會是挽救孩子一名的關鍵。

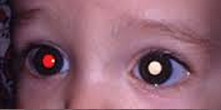
一位美國媽媽Julie Fitzgerald在給自己兒子拍照時,發現自己兒子的雙眼不一樣,右眼眼瞳是紅色,而左眼卻是泛著詭異的白色。她起初以為是燈光的錯覺,但後來發現兒子的眼睛似乎出現了異常。
最後這位媽媽帶著兒子去醫院,經過一系列眼科檢查後,她的兒子最終被確診為左眼的是「視網膜母細胞瘤」,雖然通過手術摘除了左眼,但是孩子保住了性命!

這所謂的「視網膜母細胞瘤」,到底是種什麼樣的疾病?
還記得之前轟動網路的小鳳雅事件嗎?奪走小鳳雅生命的就是「視網膜母細胞瘤」。
這是一種來源於光感受器前體細胞的惡性腫瘤,也是兒童中最常見的眼部惡性腫瘤,多見於嬰幼兒,2/3在3歲以下,5歲以上者少於5%,具有家族遺傳傾向。
這種病可單眼、雙眼先後或同時罹患,易發生顱內及遠處轉移,此瘤不僅危害患兒視力,更威脅患兒生命。

在醫學上,視網膜母細胞瘤分為4期:眼內生長期、青光眼期、眼外蔓延期和全身轉移期。而眼內生長期又分為五級:由於腫瘤逐漸生長、體積增大,眼內容物增加,使眼壓升高,引起繼發性青光眼;
視網膜母細胞瘤長在視網膜上,來源是視網膜母細胞。這種胎兒的原始細胞,本來可以分化發育成成熟的視網膜細胞,從而擁有感受光線、形成視力的能力,但由於一個重要的基因突變,導致視網膜母細胞失去了分化成視網膜細胞的能力,成為迅速分裂增殖、不受控制的癌細胞。

這種視網膜母細胞瘤發病率有多大?
據報導,我國每年新增「視網膜母細胞瘤」病例約有1100例,佔全世界每年新增病例的五分之一。發病率約1/12000~1/15000,大部分病例在5歲之前發現!
「視網膜母細胞瘤」具有家族遺傳傾向,其子女有40%~50%的患病的可能,所以,如果直系親屬,患有視網膜母細胞瘤的,屬於高危人群,就要定期進行檢查。

有哪些常見癥狀?
「視網膜母細胞瘤」在早期是很難被家長髮現的,往往是在照相打光的時候,會發現孩子一個瞳孔有異常的黃白色反光,與另一隻黑色瞳孔形成了鮮明的反差。
而導致患兒就診最常見的癥狀是:結膜內充血、水腫、角膜水腫、虹膜新生血管、玻璃體混濁、眼壓升高、斜視以及白瞳症等問題!

如何早期發現?
早期普通人用肉眼觀察下,很難發現孩子瞳孔的變化,這個時候就可以利用手機來幫忙了,不過要手機消除紅顏的功能關掉,開啟閃光燈,讓孩子看攝影頭,才能呈現出可能的問題!
照片中如果瞳孔出現以下幾種癥狀,家長就要注意了!
1、白瞳:雙眼瞳孔出現白色或偏白
2、紅眼反光消失:一隻眼睛有紅眼,另一隻眼睛的瞳孔是黑色
3、眼位不正:反光點不再雙側瞳孔的對稱的位置
4、無原因眼部紅腫:無緣無故的眼部出現紅腫,久久不退
5、黑眼珠:也就是虹膜,一般呈現的是深棕色或淺棕色,如虹膜顏色發生變化也需要警惕
所以,家長們在給孩子照相留下美好瞬間的同時,也不妨多觀察一下的孩子眼睛的變化!

早診斷、早治療是關鍵所在!
若雙眼都有腫瘤或已經成長出眼眶,像眼外發展,腫瘤持續惡性膨脹,將眼球活生生地頂出了眼眶。
同時癌細胞繼續沿著視神經步步侵犯,直達大腦,或者沿著淋巴、血液向全身轉移。這就到了相對晚期的階段,治癒率就很低。

由於視網膜母細胞瘤的診斷治療進展,死於原發腫瘤本身的患兒逐漸減小,絕大多數都死於原發腫瘤治療之後的繼發性惡性腫瘤,這其中原因就是延誤了治療的最佳時期。
據數據統計,視網膜母細胞瘤只要規範治療,患兒的5年生存率可達到99%,是所有兒童腫瘤存活率最高。
因此,就像開頭所說『』細節藏於魔鬼」,因此本病的早期診斷和早期治療非常關鍵。
每一個爸爸媽媽都希望自己孩子能夠健康平安長大,那些異常的細節更需要注意和觀察。
作為家長的你,還會忽視嗎?