放眼全球所有技術路線,滅活疫苗是最傳統的,但技術最成熟,也最安全。中國在這個技術路線上跑得最快。
|作者:楊學義
|編輯:阿曄
|編審:勞靈格
進入2021年,中國新冠疫苗開始陸續走向海外,為全球抗疫做貢獻。
目前,土耳其總統埃爾多安、印度尼西亞總統佐科、塞舌爾總統拉姆卡拉旺均已接種中國新冠疫苗第一針,菲律賓總統杜特爾特、秘魯總統弗朗西斯科·薩加斯蒂等多國領導人也表達了接種中國新冠疫苗的意向。

把時間拉回到2020年的最後一天,一個令人振奮的消息傳來:國務院聯防聯控機制發布會宣布,國藥集團中國生物新冠滅活疫苗已獲得國家藥監局批準附條件上市。該疫苗Ⅲ期臨床試驗的中期分析數據顯示,接種者接種後安全性良好,兩針接種後,疫苗保護率為79.34%。
1月13日,據國家衛健委消息,自2020年12月15日新冠疫苗重點人群接種工作實施以來,在國內接種量已超過1000萬劑次。
同日,北京科興中維生物技術有限公司董事長尹衛東在國務院聯防聯控機制發布會上,介紹了該公司新冠滅活疫苗在全球幾個國家開展Ⅲ期臨床試驗的重要進展。其中,在巴西的Ⅲ期臨床研究結果顯示,疫苗對重症和住院的保護率達到100% ;對需要醫療救治的輕症保護效力為77.96% ;對於高危人群醫護人員的保護率,總體上也達到50.3%。1月18日,巴西衛生部宣布正式在全國開始新冠疫苗接種,北京科興中維的新冠疫苗在巴西獲得緊急使用許可。
日前,《環球人物》記者就一些公眾關注的問題,採訪了世界衛生組織疫苗研發委員會顧問、中國疾控中心研究員邵一鳴。

“約85% 的人接種疫苗,
才能形成免疫屏障”
在巴西的Ⅲ期臨床研究結果中,科興疫苗對於高危人群50.3%的保護率,引起了一些關注。邵一鳴對這組數據並不意外,“抗疫一線的醫護人員頻繁受病毒攻擊,保護率降低是正常的”。
邵一鳴常年從事艾滋病疫苗研究。美國國立衛生研究院對同一組艾滋病疫苗開展了兩次Ⅲ期臨床試驗,在泰國臨床試驗獲得31.2%的保護效力,移師到南非試驗時保護效力為0%。“這主要是因為南非受試人群艾滋病病毒的新發病率是泰國的10倍以上,面臨的病毒暴露風險比泰國高很多,這必然造成疫苗保護率的急劇降低。”
他用一項猴子攻毒試驗的數據,很好說明了這一問題,“給猴子注射疫苗後,再對其進行病毒攻毒,攻第一次時,疫苗的保護率為67%,攻第三次時,保護率降到45%,攻第六次時,保護率只有18%。”
邵一鳴說,科興疫苗在巴西的臨床試驗,是國際首個在高感染風險的醫護人員群體中開展的Ⅲ期臨床試驗,其照組新冠病毒新發感染率比美國輝瑞和Moderna公司疫苗對照組高了3-7倍。“在最難保護的人群中,有超過50%的保護率,可以說科興疫苗經受住了嚴苛考驗。更重要的是,提供了世界急需的針對防治一線醫護人員的疫苗保護率數據”。
中國需要多少人注射疫苗才能建立免疫屏障?邵一鳴告訴記者,業內有一近似公式,建立群體免疫屏障的接種率可以用“(1-1/R0)x100%”算出。R0就是一個病毒攜帶者能傳染幾個人。雖然研究數據不同,但新冠病毒的R0數值大致為3。按這個公式計算,需要66%的人接種疫苗才可以建立免疫屏障。
“但這仍是理想狀態”,邵一鳴說,由於複雜外部條件影響,如疫苗保護率不是100%、運輸和接種過程的損耗、人群接種意願和個體免疫應答的差異,“我粗算了一下,大約85%的人接種疫苗,才能形成群體免疫屏障”。對於14億人口的中國來說,這將是一項龐大工程。
中國疫苗產能可以應對如此嚴峻的挑戰嗎?邵一鳴認為,按照中國生物北京所和科興兩條生產線預計,中國滅活疫苗在2021年的產能在20多億劑次,按一人接種兩針,能滿足10億人需求。“如果不算國際供應,國內需求基本是可以滿足的。”
另外樂觀估計,滅活疫苗還有中生武漢所和醫科院昆明所兩家,病毒載體疫苗和蛋白疫苗還有多家機構,中國在2021年應當還會有幾支疫苗陸續批準上市,疫苗產能會更大。邵一鳴相信:“應當可以實現總書記的要求,中國疫苗作為全球公共產品,支持發展中國家的新冠疫情防控。”
滅活疫苗,安全性值得信賴
目前,國內上市的國藥集團中國生物疫苗,以及未上市、但進展最快的科興疫苗均屬於滅活疫苗。放眼全球所有技術路線,滅活疫苗是最傳統的,但技術最成熟,也最安全。中國在這個技術路線上跑得最快。

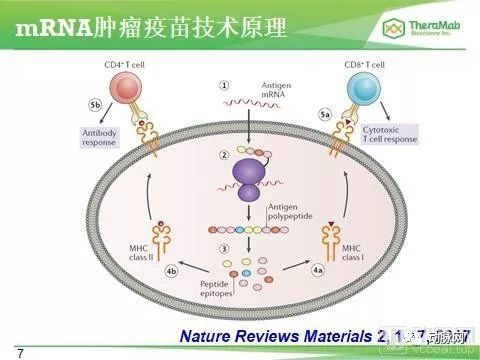
無論哪一種疫苗,都要依賴人類自身免疫系統,最關鍵的是T細胞和B細胞。T細胞負責殺死被病毒感染的細胞,B細胞負責分泌抗體,一部分能夠中和病毒,形成中和抗體。
滅活疫苗的原理是通過培養、分離具有感染性的病毒,採用物理或化學方法將病毒殺死,或者使其失去致病性但保留抗原性。注入人體後,人體自身免疫系統便能產生抗體。“疫苗相當於正常模擬了病毒進入體內的過程,但本身不是‘活’的,所以不能在體內複製產生病變,只是將人體的抗病毒免疫,即T細胞和B細胞激發出即可。”
在疫情全球流行中,各國都進行了疫苗研發。率先“撞線”的是美國和德國三家企業有關或基於mRNA(信使核糖核酸)技術開發的兩款疫苗。這兩款疫苗有很多優勢,首先是研發速度快,其次是保護有效性高。德國BioNTech和美國輝瑞的疫苗保護有效性為95%,美國Moderna公司的疫苗保護有效性為94.1%。
核酸疫苗分為mRNA疫苗和DNA(脫氧核糖核酸)疫苗。邵一鳴向《環球人物》記者介紹,核酸疫苗本質是一張“藍圖”,利用人體內的“細胞工廠”按照這張“藍圖”產生抗體或殺傷T細胞。“再進一步講,DNA是總圖,mRNA是具體施工圖,是DNA的下一步,將所有步驟提前分解好,是更直接更迅即的一種技術。”
mRNA疫苗研發歷史最短,但進展最快,此前全球沒有此類疫苗上市。這種疫苗將攜帶表達病毒關鍵蛋白質遺傳信息的mRNA分子導入,體內細胞產生作為疫苗抗原的新冠病毒的刺突蛋白,誘導人體免疫系統將其識別,再呈遞給B細胞產生的抗體,或T細胞生成的殺傷T細胞,對抗來襲的新冠病毒。

另外兩個表現突出的疫苗技術路線為病毒載體疫苗和重組蛋白疫苗。在邵一鳴看來,每一種疫苗都有各自的優劣勢,各個國家選擇的技術路線以及每種路線的快慢程度,與各國的科研實力、技術積累程度和產業化條件等國情相關。
“滅活疫苗作為傳統技術路線,劣勢是需要大量生產致病性病毒作為疫苗,對生產環境要求極為苛刻。”滅活疫苗生產在病毒滅活前需要在生物安全防護三級實驗室(BSL3/P3實驗室)進行,一定程度限制了大規模投產。“但是,中國有巨大的基建和舉國體制優勢。歷經非典和多次高致病性禽流感防控的洗禮,防控機構和生物製藥企業又建立、強化和完善了生物安全體系。”
在去年新冠滅活疫苗早期研發階段,因企業缺乏P3實驗室生產環境,國家各級疾控和研究機構的P3實驗室迅速動員,在分離、篩選和鑒定疫苗毒株,以及中試生產和測試上,提供了強大的研發和技術支撐。“我國體制可以壓製滅活疫苗的劣勢,並使其優勢充分體現出來,這是很多國家做不到的。”
“生物醫學研究結果是設計不出來的,”邵一鳴特別強調,“數學和物理學等非生命體科學,研究的主體和環境條件是相對可控的,其規律的把握可以通過推理和計算獲得。而生物體是變化的,不穩定、不可控,閱聽人多複雜條件影響。疫苗的效果和安全性,只有經過大人群的應用和長時間檢驗才能掌握。”
“滅活疫苗這種技術,經過人類上百年應用檢驗,無論是有效性還是安全性,無論是短期還是中長期,都已相當熟悉,不可預見性極小。反而一些新技術疫苗短期的副反應和中長期的副作用,人類尚不清楚,有待歷史驗證。其次,從臨床試驗的近期副作用而言,滅活疫苗發燒在1%左右,而一些其他路線疫苗可達兩位數。”邵一鳴提醒,我國滅活疫苗在去年7月被緊急批準後,已有200多萬人的安全應用數據積累。
接種了疫苗,
不等於抗疫全勝
疫苗能讓中國和世界回歸正常嗎?傳染病控制有三個原則,第一是控制傳染源,第二是切斷傳播途徑,第三是保護易感人群。接種疫苗只是保護易感人群這一個環節,對第二環節產生一定影響,但並不是全部。邵一鳴說:“除非有90%以上有效疫苗,短期接種率也達到90%以上,那麽前兩個原則才可以忽略不計。”
即便從新冠疫苗本身的角度看,接種也並不意味著對抗病毒的全勝。在很多普通民眾的概念裡,接種了疫苗就意味著不感染。“比如麻疹、天花、肝炎等疫苗,確實能夠做到,但新冠疫苗與此不同。並不是所有的疫苗都能保證人們不被病原體感染,使用疫苗通常有三個目的,或稱為三級預防。”邵一鳴說。一級預防即“禦敵於國門之外”,人體不被病毒感染,這是使用疫苗的最高境界;退一步的二級預防是預防發病,減輕病症和降低死亡;三級預防是防止把感染傳給其他人。邵一鳴介紹說,當前獲批的新冠疫苗屬於二級預防。“Ⅲ期臨床數據,不是看你有沒有感染病毒,而是看你有沒有發病和症狀的輕重,也不排除部分人能夠達到一級預防,但目前在Ⅲ期臨床中做核酸檢測的人數僅限於發病人群,評價一級預防缺乏數據支持。”
所以,即便接種了新冠疫苗,也只是邁出了抗疫的重要一步,並不等於抗疫全勝。對於中國來說,目前最重要的是在重點地區和重點人群接種疫苗。從地理位置上來說,國內的海港、陸港和空港城市,以及邊境城市、交通樞紐應當率先接種;從行業來說,負責處理進出口貨物的人員,以及出國工作人員、服務行業人員,都是重點接種對象。
新冠病毒的變異,也是不容忽視的因素。《環球人物》記者問:“從其他疫苗的經驗上看,有病毒變異導致的疫苗失效嗎?”邵一鳴說:“有,而且情況很多。”他介紹,流感病毒就是每年一變,所以每年的流感疫苗也是不同的。最狡猾的是艾滋病病毒,“變異比新冠病毒要快1000倍。形象地說,天花病毒是從來不變的,新冠病毒可能幾年會變一次,流感病毒是年年變,艾滋病病毒是月月變。”
疫苗是否還有效,要看變異的病毒是否逃脫原中和抗體結合靶點,即抗體阻斷病毒與人細胞受體的結合部位。“從目前掌握的新冠毒株情況來看,有一些毒株的變異,不在病毒與細胞受體結合部位,因而不會影響現有疫苗的作用。不過有的毒株突變發生在病毒與細胞受體的結合部位,需要通過試驗的驗證才能判斷結果”。
在國內率先附條件獲批上市的國藥集團中國生物新冠疫苗,在國內進行的Ⅰ、Ⅱ期臨床研究,和在國外做的Ⅲ期臨床研究,都進行了抗體的持續性觀察。國藥集團負責人稱,根據Ⅰ、Ⅱ期研究的數據,6個月以上,抗體仍然能夠維持在較高水準以上。
中國疫苗,應該用幾條腿走路
在本次全球疫苗研發中,中國疫苗之所以處在第一梯隊,既有老一輩疫苗人打下的堅實基礎,也有後代疫苗人的薪火相傳。“但我們看到成績的同時,也要看到努力的方向”,邵一鳴說,“從目前幾種技術路線上看,傳統的滅活疫苗,我們第一個做出來了,但是mRNA疫苗、病毒載體疫苗,這兩種新技術疫苗都是國外先批準上市的。重組蛋白疫苗還在Ⅲ期臨床階段,暫且不論。在四種主要技術路線中,我們隻領先了一條。”他說,中國疫苗應當利用這次機會將技術能力和代次的差距補上來。
“為什麽國外滅活疫苗路線走得慢?”《環球人物》記者問。“除了國情不同外,還有技術發展方向、風險成本效益等原因。但最主要的問題是,尚未研製出來的疫苗,大都用傳統技術試過了。所以國外疫苗工業的設置以新技術為主,這樣才能解決新問題。”邵一鳴說,從這個角度來看,中國在保持傳統滅活技術領先的前提下,用兩條腿甚至幾條腿走路,是很有必要的。“有的疾病是傳統技術可以應對的,新冠病毒剛好是這種情況。但無法保證以後出現的新發傳染病,也能用傳統技術解決,更不排除只能用新技術解決問題的可能,所以新技術研發亟待加強。”
去年新冠肺炎疫情暴發之初,一個念頭曾在邵一鳴腦海中一閃而過:是不是直接向領導申請留京做疫苗?但這個念頭很快打住了,“因為中疾控是國家的消防隊,必須先滅火”。
等到4月份武漢解除封禁,邵一鳴決定不再追趕新冠病毒疫苗的研發潮,而是帶領團隊著手做冠狀病毒通用疫苗。“進入21世紀,冠狀病毒已經來襲三次,2003年的SARS(非典型肺炎),2012年的MERS(中東呼吸綜合征),2019年的新冠病毒。而上個世紀,有四次冠狀病毒入侵,現在已經弱化成普通感冒了,目前大概有40%的感冒是這四種冠狀病毒引起的。所以,冠狀病毒一定還會來的。”他說,雖然各種冠狀病毒外部刺突蛋白不一致,變異較快,但內部蛋白卻基本一致,高達90%以上,且高度保守。
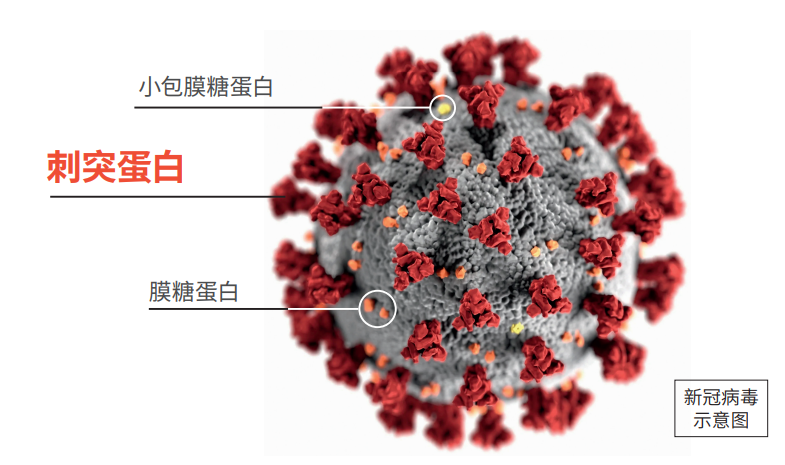
“我們選擇一個外部、兩個內部的三個蛋白,有一個變的和兩個不變的作為疫苗的免疫原,然後選擇核酸疫苗、病毒載體疫苗和重組蛋白疫苗三個技術平台,進行突破。”他帶領團隊重新出征,志在做好疫苗的技術儲備,預防新的冠狀病毒卷土重來。
“我們接下來努力的方向,應當是做到對環境的有效監測,識別出哪些動物身上攜帶病毒有可能跨越人類,並預測可能的跨越時間。”邵一鳴說,“人類與傳染病的鬥爭,將是永恆的主題,離真正做到防患於未然,還有很長的路要走。只有真正到了那一天,才是人類與病毒作鬥爭的最佳狀態!”
原載於《環球人物》2021年第2期,原標題為《解讀中國新冠疫苗》。
【版權聲明】本文著作權歸環球人物獨家所有,授權深圳市騰訊計算機系統有限公司獨家享有信息網絡傳播權,任何第三方未經授權,不得轉載。