老年人心血管病(CVD)的患病率隨增齡而增加,是老年人主要死因。≥65歲人群佔CVD住院和手術患者的50%以上,死亡的80%以上。≥75歲人群CVD死亡佔總人口死亡的50%以上。CVD也是老年人失能、失智和生活品質受損的主因。然而,與非老年人比較,老年人CVD的臨床研究仍有更多的未知數甚至是空白。隨著2018年的到來,老年人CVD研究將會呈現更深入、更多樣的特點,現文就此做一簡要分析與介紹。
老年人CVD臨床研究的現狀
儘管老年人CVD患病率、發病率和死亡率高,但多數隨機臨床試驗(CRT)均明確排除老年人或僅入組併發症少、功能受損小的老年患者。由於年齡相關心血管和其他臟器結構和功能變化,老年特別是高齡患者發生治療併發症的風險增加,在診斷、治療和預防性乾預措施的風險/獲益方面與年輕人比較已發生根本的改變。只有少數CVD臨床試驗對老年人重要結局,如生活品質、保持獨立、身體和認知功能進行了有限評估。
大多數CRT的結果,對75~80歲特別是多病共存、失能、衰弱、長期居住在護理機構的患者,無高品質證據可以用於指導臨床決策。因此,目前CRT循證實踐指南在提供管理老年CVD人群的建議尚存在空白。對於如何管理終末期CVD和相關乾預措施無相關指南。
老年人CVD的未知數與今後研究熱點
(一)老年人冠心病
1.現有指南的有限建議:
2014年《AHA/ACC非ST段抬高型急性冠脈綜合征患者管理指南》:老年患者診治決策須個體化(基於多病共存、多功能減退及預期壽命);調整藥物劑量以減少出血不良反應;血運重建風險增加但在ST段抬高型心肌梗死老年患者凈獲益可等於或優於非老年人群。2012年《ACCF/AHA/ACP/AATS/PCNA/SCAI/STS診斷和管理穩定型缺血性心臟病患者指南》:高齡是經皮冠狀動脈介入治療(PCI)後死亡的最強預測因素;3支病變與左主乾病變患病率高;運動負荷試驗在老年患者受到局限;藥物負荷試驗可能對診斷和預後有益。2011年《ACCF/AHA冠狀旁路移植術指南》:80歲以上接受冠狀動脈旁路移植術(CABG)患者基礎病變更差(共病、冠狀動脈病變嚴重、左心衰竭、合併瓣膜病、心臟手術史);無法納入常規使用的2種心臟手術風險評分系統(STS-PROMM和EuroSCORE Ⅱ);圍術期併發症增高;手術病死率在80~89歲人群高達2倍以上,出院率是年輕患者的一半。
2.未知數與研究熱點:
(1)制定老年人急性冠狀動脈綜合征(ACS)的風險評估工具,旨在識別最可能受益於介入性乾預的患者;(2)比較高齡ACS初次PCI用藥物洗脫支架(DES)或金屬祼支架(BMS)的好處和風險(如長期預後);(3)評估高齡出血與凝血功能變化,比較ACS患者不同抗血小板藥物,單獨和與抗凝葯或其他抗栓葯組合的獲益和風險;(4)確定老年人適宜的藥物負荷成像試驗以及替代負荷試驗在老年穩定型CVD診斷和管理上的作用;(5)確定老年人圍術期綜合評估與處理對降低圍術期風險和改善預後的作用;(6)研究老年CVD患者心肺康復模式對優化功能、降低失能/跌倒、安全轉診、減少住院、長期護理及降低費用的效果。
(二)老年高血壓
1.現有指南的有限建議:
關於老年人高血壓的治療起始治療血壓值和靶目標值,見表1。
表1 老年高血壓的治療起始治療血壓值和靶目標值
註:橫屏或網頁版觀看效果更佳
| 國際指南 | 年齡(歲) | 起始治療值收縮壓(mmHg) | 治療目標值(mmHg) | 備註 |
| 英國NICE | ≥80 | ≥160 | <150/90 | |
| 美國(2011) | ≥80 | ≥150 | 收縮壓140~145 | 應避免<130/60 mmHg |
| 歐洲(2013) | ≤79 | ≥160 | 首先收縮壓<140~150,可耐受進一步<140 | |
| ≥80 | ≥160 | 收縮壓140~150 | 衰弱個體需個體化考慮 | |
| JNC8 | ≥60 | <150/90 | 若收縮壓已<140mmHg,耐受良好,不需要調整和變更治療 | |
| 台灣(2015) | ≥80 | <150/90 | 當不合併糖尿病、冠心病、慢性腎臟病、蛋白尿陽性時 | |
| 加拿大(2016) | <80 | <140/90 | 老年冠心病患者,收縮壓<150mmHg,避免舒張壓<60mmHg以免加重心肌缺血;老年非糖尿病腎病<140/90mmHg | |
| 日本(2014) | 65~74 | <140/90 | ≥75歲並可耐受者<140/90mmHg;老年冠心病患者舒張壓<70mmHg時,心腦事件風險可能 |
2.未知數與研究熱點:
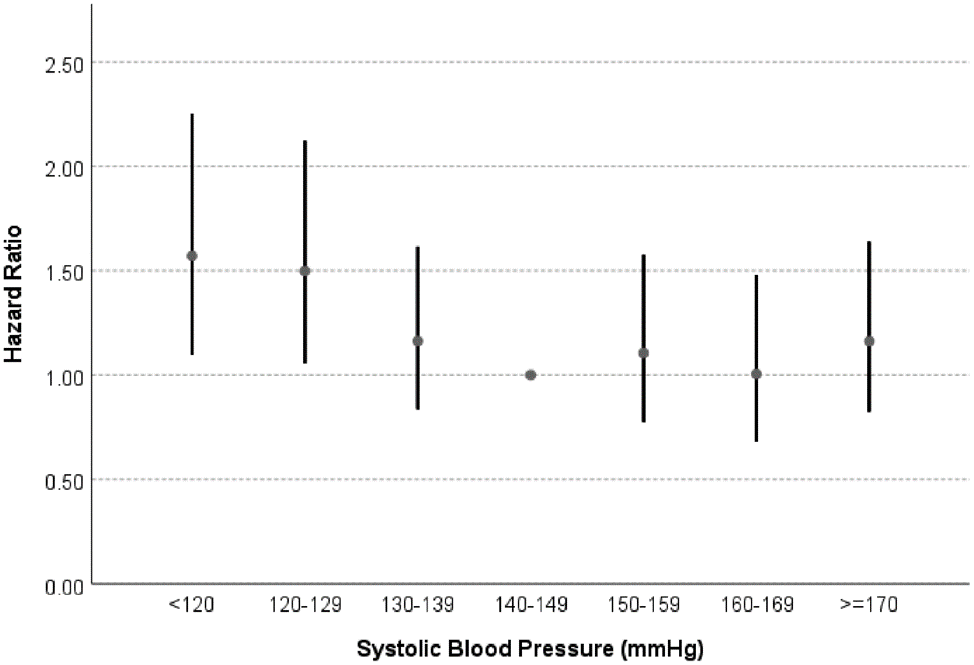
(1)制定高齡高血壓的臨床危險分層評估表,危險因素應加入高齡人群特點如智障、衰弱、跌倒風險、共病、多重用藥等;(2)調查高齡高血壓患者的鈉鹽攝入與血鈉水準,分析其與生活品質和臨床終點事件的關係,制定高齡高血壓患者合理的鈉鹽攝入量範圍;(3)明確單純收縮期高血壓低舒張壓(≤60 mmHg)(1 mmHg=0.133 kPa)患者治療的最適宜收縮壓水準;(4)探索高血壓伴單側或雙側嚴重頸動脈狹窄患者的血壓管理特點;(5)探索高齡體位性血壓變異患者的非藥物治療和藥物治療方法;(6)探索假性高血壓的實用臨床檢測與診斷方法;(7)探索高齡高血壓衰弱患者的血壓管理特點;(8)探索高齡高血壓患者不同病情分類藥物聯合應用的優選組合方法。
(三)老年人心力衰竭
1.現有指南的有限建議:
2013年《ACCF/AHA心力衰竭管理指南》:(1)射血分數減少型心力衰竭(HF-REF):高齡患者心力衰竭發病率和死亡率明顯升高但未得到充分認識和治療;≥65歲心力衰竭患者75%為共病患者因此需要個體化綜合評估與處理;強調關注涉及老年心力衰竭的特殊問題〔基因突變、高血鉀、腎功不全、高端前腦鈉肽(NT-proBNP)、血運重建、地高辛、心房顫動等〕;70~75歲以上不適合作為心臟移植受體;≥80歲被認為是機械循環支持替代治療的相對禁忌症,醫療保險部門強調機械循環支持多學科團隊中應納入1名姑息治療專家;應該制定綜合出院計劃(轉診醫護方案的平穩過渡);由於心力衰竭是1種進行性無法治癒的疾病,因此需要將姑息治療作為連續心力衰竭管理的組成部分(包括在家庭、急診科、醫院、專業護理機構、臨終關懷醫院);(2)射血分數保留型心衰(HF-PEF):HF-PEF佔社區心力衰竭50%且主要發生在老年女性高血壓共病患者,因現有證據不足指南未提供此型心力衰竭管理建議。
2.未知數與研究熱點:
(1)需要老年心力衰竭患者臨床隨機研究(CRT)研究的大數據Meta分析,探索老年急性或慢性心力衰竭患者綜合管理模式(預防、治療、護理、膳食、運動等)以確定其對生活品質和總體預後的影響;(2)明確左心室射血分數(LVEF)在40%~55%老年患者的數據,以確定藥物治療是否改善病死率、住院時間、生活品質或功能能力;(3)確定在老年HF-REF患者機械循環支持作為替代治療的價值(包括能否改善併發症、生活品質、品質調整生存年、照護負擔、醫療保險成本,認知障礙、衰弱等狀況);(4)明確老年心力衰竭與認知障礙、心力衰竭與抑鬱癥狀之間的雙向關聯,評估老年心力衰竭患者的乾預療效,為共病患者尋找合理乾預模式;(5)制定最佳雙向轉診模式確保老年心力衰竭患者在各種場所(醫院、專業護理機構、急診科、家)獲得最佳的醫護過渡;(6)探索為老年心力衰竭患者引入姑息治療的模式(臨終關懷形式、與患者和家庭的溝通、法律顧問等);(7)了解老年心力衰竭患者肌少症和衰弱症的患病率以及綜合治療方法;(8)了解HF-PEF的發病機制、合理治療方案、老年患者男女患病率差異有統計學意義的原因。
(四)老年人外周動脈疾病
1.現有指南的有限建議:
《ACC/AHA 2005外周動脈疾病(PAD)患者管理實踐指南》;《2011 ACCF/AHA聚焦更新》:年齡增長與PAD發病率直線相關;>70歲是涉及下肢動脈疾病發生的獨立危險因素,患病率>20%;需詢問>50歲人群腹主動脈瘤家族史,以識別可能需要額外評價的高風險個體;對因鈣化可能無法壓縮動脈的老年人,需注意踝臂指數(ABI)診斷外周動脈疾病的局限性和假陰性結果;許多老年人由於多病共存,不能進行運動平板鍛煉,因此建議使用在大廳走路評估功能能力治療反應以及預後。
2.未知數與研究熱點:
(1)比較≥75歲PAD患者藥物治療、介入治療或手術治療的療效;(2)了解老年PAD患者的綜合評估情況(生活品質、器官功能、病程預後);(3)評估老年PAD患者多重用藥治療(抗血小板葯、降脂藥物、抗凝劑、磷酸二酯酶抑製劑和其他)的合理模式;(4)探索PAD生物學診斷治療的新指標新方向;(5)明確老年PAD與肌少症和衰弱症的關係,尋找改善預後的乾預措施。(6)評估高齡(≥85歲)PAD進行運動康復乾預的模式(活動的類型、活動量和強度)及對預後的影響;(7)明確PAD介入治療和手術治療對預防肢體嚴重缺血和截肢的療效。
(五)老年人非心臟手術圍術期管理
1.現有指南的有限建議:
2014年《ACC/AHA非心臟手術圍術期患者心血管的評估與管理指南》:承認老年人圍術期心臟併發症和死亡的風險增加;建議使用經過驗證的預測工具評估圍術期主要不良心臟事件風險;目前評估方法並未納入認知功能、衰弱和多病共存的內容,且缺乏具體到老年人群的建議。
2.未知數與研究熱點:
(1)開發簡明易行的工具以便術前更準確地評估≥80歲患者非心臟外科手術的整體風險;(2)探索圍術期檢查及乾預模式,確定其對改善心血管病風險的療效;(3)明確高齡患者術後肌鈣蛋白輕微升高的意義及最佳管理方法;(4)明確術前選擇不同護理模式對大型外科手術預後的影響;(5)探索圍術期乾預模式以降低共同併發症,包括感染、肺部疾病、腎功能不全、術後認知障礙和譫妄、胃腸紊亂、下肢深靜脈血栓、皮膚病問題(例如壓瘡)以及多器官功能不全;(6)對比了解非緊急狀態下老年患者保守治療與有創治療的效果和結局。
加強老年人CVD臨床研究的總體方向
1.老年CVD人群的大型CRT研究和臨床試驗,需要納入大量典型的真實世界的老年患者(如多病共存、功能和認知缺陷及衰弱症),研究設計應以老年患者結局為中心。
2.需改善療效與預後的評估方法,除了評估傳統臨床結局外,還應包括評估健康狀況、生活品質、認知功能、生活能力、精神狀態等,開發出簡單、便於患者使用的評估工具。
3.探索用於老年CVD患者的團隊管理模式,明確標準用以界定適宜藥物治療、介入和手術治療、姑息治療或臨終關懷的不同人群。
4.需闡明老年CVD的最優預防策略,包括生活方式、血壓、血糖和血脂等高危因素管理、運動健身的方法學、原發與繼發性CVD預防的新方法。
5.需評估康復服務(傳統的心臟康復和專註於力量、平衡和步態訓練的治療方法)對臨床和功能結局的改善作用。